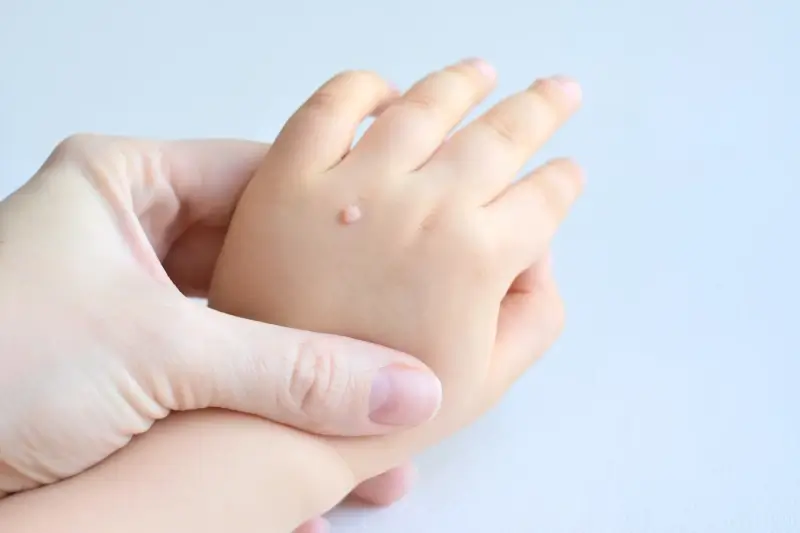
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Zrozumienie mechanizmu ich powstawania jest kluczowe dla zapobiegania i skutecznego leczenia. Wirus HPV jest niezwykle rozpowszechniony w środowisku, a kontakt z nim może nastąpić w wielu codziennych sytuacjach. Zakażenie nie zawsze prowadzi do natychmiastowego pojawienia się kurzajki; wirus może pozostawać w organizmie w stanie uśpienia przez pewien czas, aktywując się w sprzyjających okolicznościach. Dostępność informacji na temat tego, co wywołuje kurzajki, pozwala na świadome podejście do profilaktyki i minimalizowanie ryzyka rozwoju tych nieestetycznych zmian.
Wirus HPV jest jedną z najczęstszych przyczyn chorób przenoszonych drogą płciową, ale jego obecność nie ogranicza się tylko do sfery intymnej. Wirusy brodawczaka ludzkiego mogą infekować skórę w dowolnym miejscu na ciele, prowadząc do powstania różnych typów brodawek. W zależności od miejsca występowania i cech charakterystycznych, rozróżniamy brodawki zwykłe, brodawki stóp (kurzajki), brodawki płaskie, brodawki na narządach płciowych (kłykciny) czy brodawki mozaikowe. Każdy z tych typów jest wywoływany przez specyficzny podtyp wirusa HPV, choć ogólny mechanizm zakażenia i rozwoju zmian pozostaje podobny. Zrozumienie, co wywołuje kurzajki, pozwala na lepsze rozpoznanie objawów i wybór odpowiedniej metody leczenia.
Skóra jest naturalną barierą ochronną organizmu, jednak nawet niewielkie uszkodzenia, takie jak drobne skaleczenia, otarcia czy pęknięcia naskórka, mogą stanowić bramę dla wirusa HPV. Wilgotne i ciepłe środowiska, takie jak baseny, sauny, szatnie czy siłownie, stwarzają idealne warunki do przetrwania i namnażania się wirusów. Dlatego też osoby często korzystające z takich miejsc są bardziej narażone na zakażenie. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, a ich rozprzestrzenianie następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub poprzez kontakt z przedmiotami, które miały z nią styczność.
Szczegółowe wyjaśnienie przyczyn powstawania kurzajek
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego, czyli HPV. Istnieje ponad sto jego typów, a około 30 z nich może infekować okolice narządów płciowych i odbytu, podczas gdy inne typy są odpowiedzialne za powstawanie brodawek na dłoniach i stopach. Wirus ten wnika w głąb skóry, zazwyczaj przez drobne ranki, skaleczenia lub pęknięcia naskórka. Po wniknięciu do komórek naskórka, wirus zaczyna się namnażać, co prowadzi do nieprawidłowego wzrostu komórek i charakterystycznych zmian skórnych, czyli kurzajek. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych brodawek, może być różny – od kilku tygodni do nawet kilku miesięcy.
Czynniki, które mogą zwiększać ryzyko zakażenia wirusem HPV i rozwoju kurzajek, obejmują osłabiony układ odpornościowy. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy infekcji wirusem HIV, są bardziej podatne na infekcje wirusowe, w tym na HPV. W takich przypadkach organizm ma trudności z zwalczaniem wirusa, co sprzyja jego namnażaniu się i powstawaniu licznych, trudnych do usunięcia brodawek. Zrozumienie tych czynników pozwala lepiej zrozumieć, co wywołuje kurzajki u osób ze specyficznymi problemami zdrowotnymi.
Należy również zwrócić uwagę na nawyki higieniczne. Dzielenie się ręcznikami, golarkami, a nawet przedmiotami osobistego użytku, które mają kontakt ze skórą, może ułatwić przenoszenie wirusa. Szczególnie narażone są miejsca publiczne o podwyższonej wilgotności, takie jak baseny, siłownie, łaźnie czy prysznice. Wirus HPV doskonale czuje się w takich warunkach i łatwo może przetrwać na powierzchniach. Dlatego tak ważne jest dbanie o higienę osobistą i unikanie korzystania ze wspólnych ręczników czy obuwia w miejscach publicznych, aby zminimalizować ryzyko zakażenia.
Czynniki sprzyjające zakażeniu wirusem HPV i powstawaniu kurzajek
Istnieje szereg czynników, które mogą znacząco zwiększyć podatność organizmu na zakażenie wirusem HPV oraz ułatwić rozwój kurzajek. Jednym z kluczowych aspektów jest stan układu immunologicznego. Osłabiona odporność, spowodowana różnymi przyczynami, takimi jak stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie niektórych leków (np. immunosupresyjnych po przeszczepach) lub infekcje wirusowe (jak HIV), sprawia, że organizm ma mniejsze zdolności do zwalczania wirusa. W takich sytuacjach nawet niewielka ekspozycja na HPV może doprowadzić do rozwoju brodawek. Jest to szczególnie istotne, gdy zastanawiamy się, co wywołuje kurzajki u osób z obniżoną odpornością.
Wilgotne i ciepłe środowisko to kolejny ważny czynnik sprzyjający transmisji i rozwojowi wirusa HPV. Miejsca takie jak baseny, siłownie, sauny, łaźnie, a także wspólne prysznice, stwarzają idealne warunki dla wirusa do przetrwania i namnażania się. Na wilgotnych powierzchniach wirus może przetrwać przez dłuższy czas, a kontakt z nimi, nawet pośredni, może prowadzić do zakażenia. Dzieci, które często bawią się w piaskownicach czy na placach zabaw, również są narażone na kontakt z wirusem, zwłaszcza jeśli piasek nie jest regularnie czyszczony i jest wilgotny.
Oto lista czynników, które mogą zwiększać ryzyko zakażenia HPV:
- Osłabiony układ odpornościowy.
- Częsty kontakt z wilgotnymi i ciepłymi miejscami publicznymi (baseny, sauny, siłownie).
- Drobne urazy skóry, skaleczenia, otarcia czy pęknięcia naskórka.
- Bezpośredni kontakt ze skórą osoby zakażonej wirusem HPV.
- Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie, czy narzędzia do manicure/pedicure.
- Niewłaściwa higiena osobista.
- Długotrwałe noszenie nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp.
- Obgryzanie paznokci lub skórek wokół nich, co tworzy drobne ranki.
Dodatkowo, niektóre rodzaje aktywności, takie jak na przykład pływanie czy sporty wodne, mogą zwiększać ryzyko zakażenia ze względu na częste przebywanie w wilgotnych środowiskach i kontakt z wodą, która może roznosić wirusa. Ważne jest również, aby być świadomym możliwości zakażenia podczas zabiegów kosmetycznych, jeśli narzędzia nie są odpowiednio sterylizowane.
Różne rodzaje kurzajek i ich powiązanie z wirusem HPV
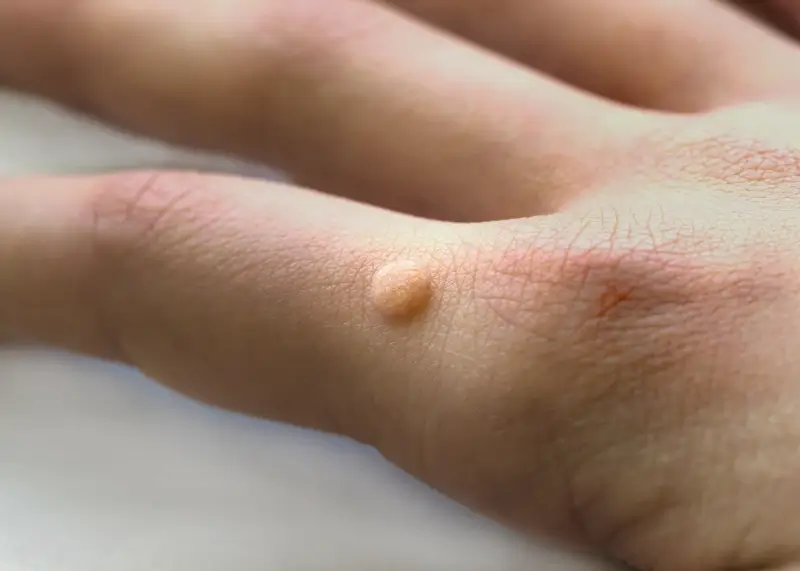
Kurzajki, mimo że wszystkie są wywoływane przez wirusy brodawczaka ludzkiego (HPV), mogą przybierać różne formy i pojawiać się w różnych lokalizacjach na ciele. Ta różnorodność jest wynikiem specyfiki poszczególnych typów wirusa HPV oraz indywidualnych reakcji organizmu. Zrozumienie, co wywołuje kurzajki, pozwala również na lepsze rozróżnienie ich typów. Najczęściej spotykane są brodawki zwykłe, które zazwyczaj pojawiają się na palcach, dłoniach i łokciach. Mają one szorstką, nierówną powierzchnię i często są lekko uniesione ponad skórę. Mogą być pojedyncze lub występować w grupach.
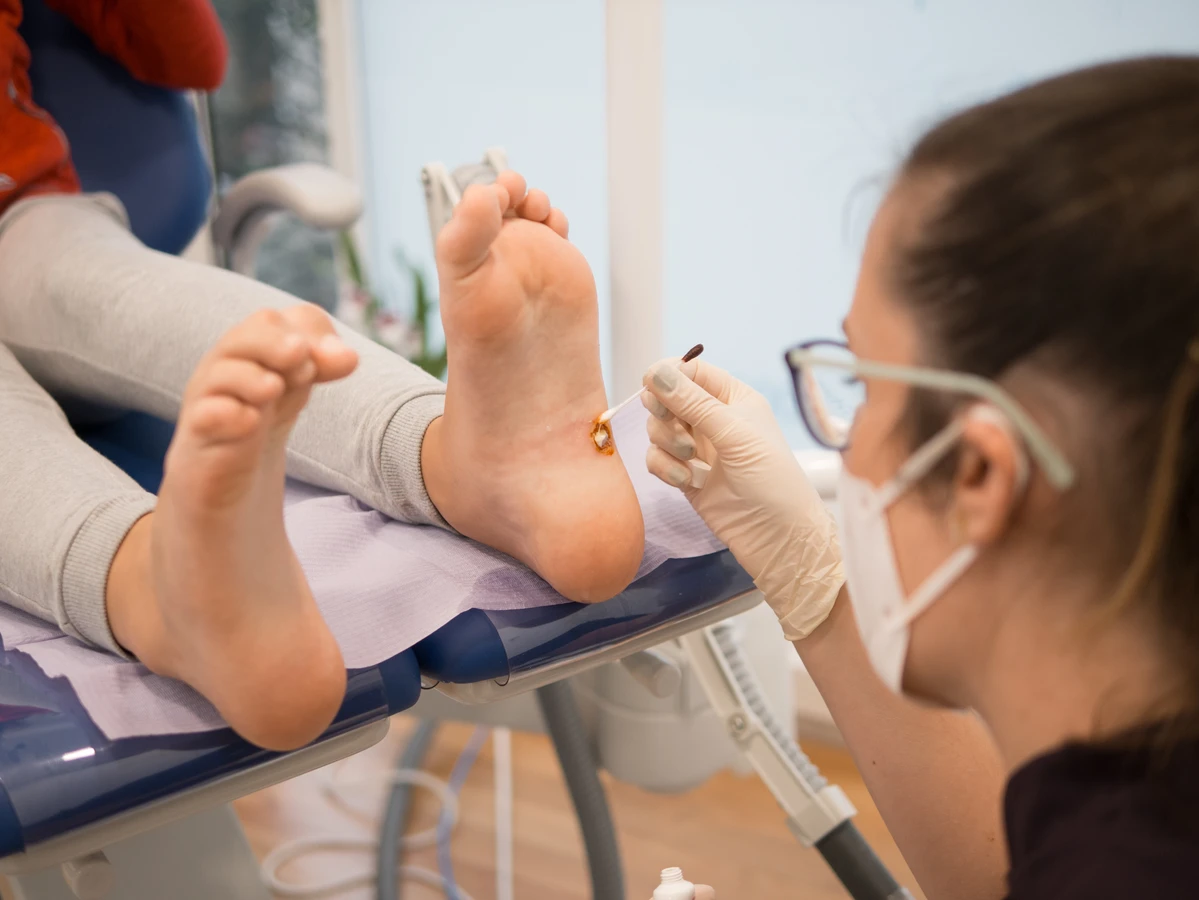
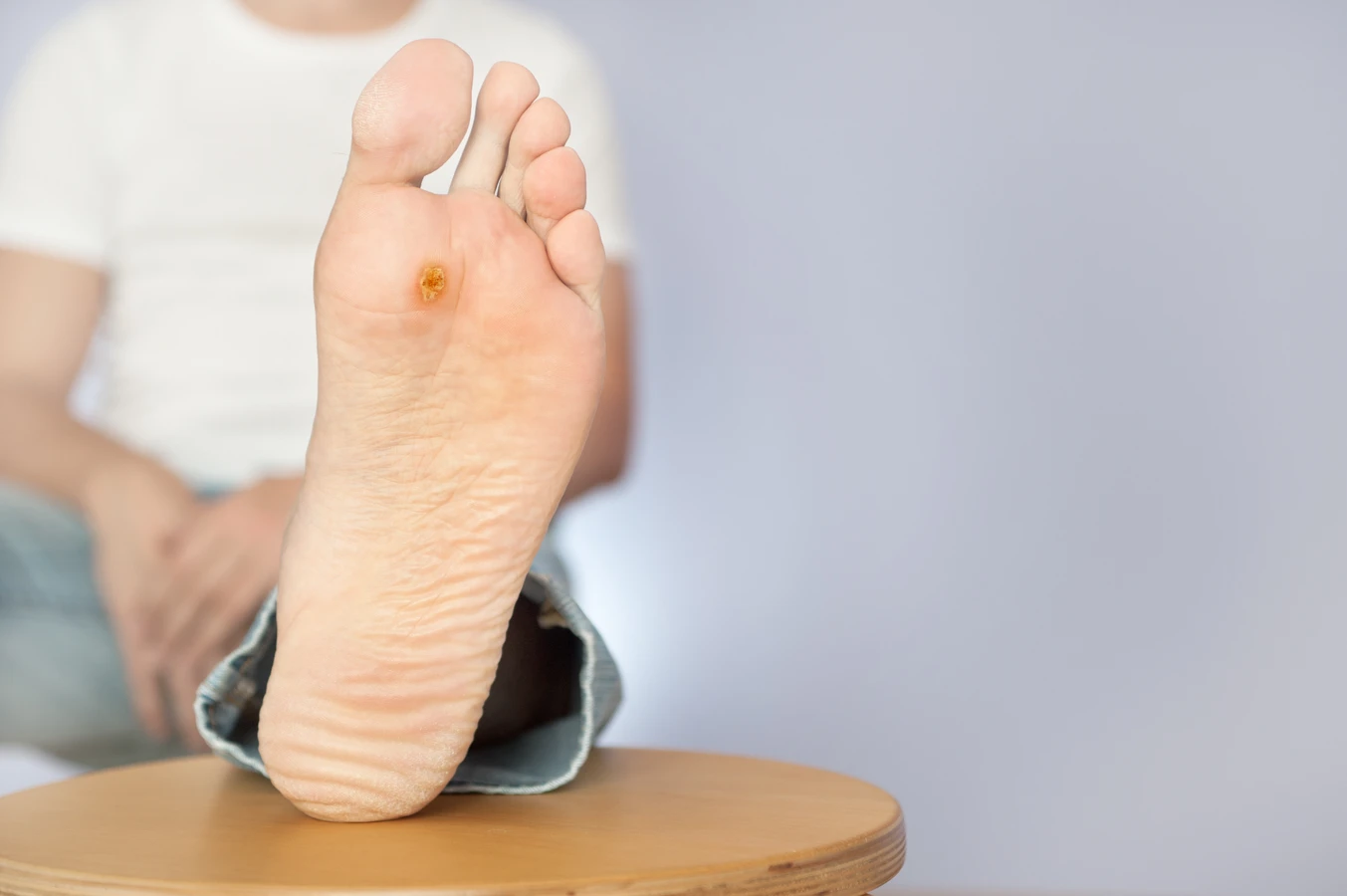
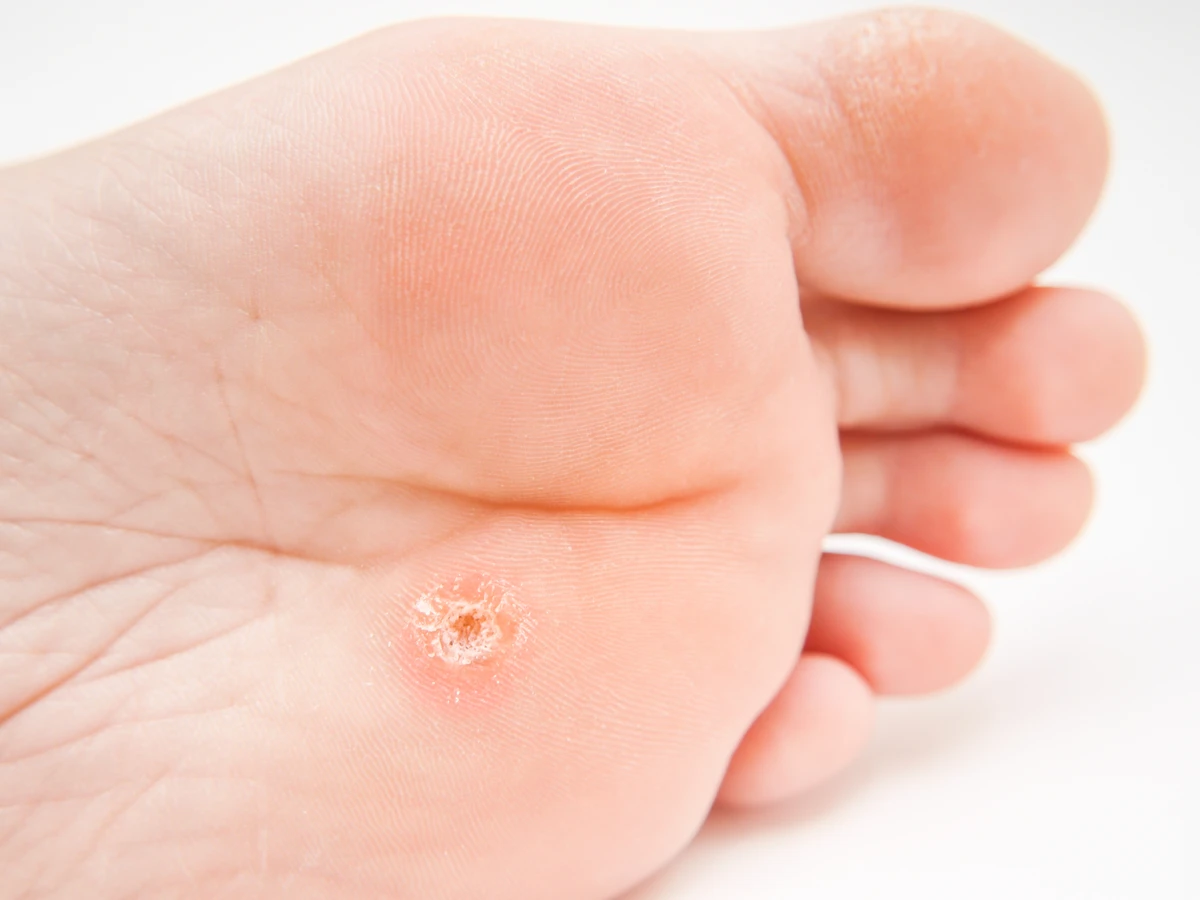
Brodawki podeszwowe, potocznie nazywane kurzajkami, to specyficzny rodzaj brodawek, który lokalizuje się na podeszwach stóp. Ich obecność może być niezwykle uciążliwa, powodując ból podczas chodzenia, zwłaszcza gdy brodawka wrasta w głąb skóry. W przeciwieństwie do brodawek zwykłych, na powierzchni brodawek podeszwowych często widoczne są czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Ich rozwój jest często stymulowany przez noszenie nieprzewiewnego obuwia i chodzenie boso w miejscach publicznych.
Oto przegląd najczęstszych typów brodawek:
- Brodawki zwykłe (verruca vulgaris) – szorstkie, twarde zmiany na palcach i dłoniach.
- Brodawki podeszwowe (verruca plantaris) – zlokalizowane na stopach, często bolesne.
- Brodawki płaskie (verruca plana) – niewielkie, płaskie zmiany, które mogą pojawiać się na twarzy, dłoniach i kolanach.
- Brodawki nitkowate – cienkie, wydłużone zmiany, które najczęściej pojawiają się na szyi i twarzy.
- Brodawki mozaikowe – grupy małych brodawek, które zrastają się ze sobą, tworząc większą, płaską zmianę.
- Kłykciny kończyste – brodawki płciowe, przenoszone drogą płciową.
Każdy z tych typów jest spowodowany przez określone podtypy wirusa HPV. Na przykład, brodawki zwykłe są często wywoływane przez typy HPV 2 i 4, podczas gdy brodawki podeszwowe mogą być spowodowane przez typy HPV 1, 2 i 4. Kłykciny kończyste są zazwyczaj wywoływane przez typy HPV 6 i 11. Zrozumienie tej klasyfikacji jest ważne nie tylko dla diagnozy, ale także dla wyboru odpowiedniej metody leczenia, ponieważ niektóre typy wirusa są bardziej oporne na terapie.
Zapobieganie zakażeniom wirusem HPV i rozprzestrzenianiu się kurzajek
Skuteczne zapobieganie zakażeniom wirusem HPV, które prowadzą do powstawania kurzajek, opiera się na kilku kluczowych zasadach. Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, takimi jak toalety, siłownie czy baseny, jest niezwykle ważne. Unikanie dzielenia się ręcznikami, ubraniami czy obuwiem z innymi osobami zmniejsza ryzyko przeniesienia wirusa. W miejscach publicznych, takich jak baseny czy sauny, zaleca się noszenie obuwia ochronnego, aby zminimalizować kontakt stóp z potencjalnie zakażonymi powierzchniami.
Kolejnym ważnym aspektem profilaktyki jest wzmacnianie układu odpornościowego. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to czynniki, które pozytywnie wpływają na zdolność organizmu do zwalczania infekcji. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży spowodować rozwój widocznych zmian skórnych. To również pomaga organizmowi w walce z już istniejącymi kurzajkami, przyspieszając proces ich zanikania.
Oto praktyczne wskazówki dotyczące zapobiegania:
- Zachowaj dobrą higienę osobistą, regularnie myj ręce.
- Noś klapki lub sandały w miejscach publicznych o podwyższonej wilgotności (baseny, sauny, szatnie).
- Unikaj dotykania lub drapania istniejących kurzajek, aby nie rozprzestrzeniać wirusa na inne części ciała.
- Nie dziel się ręcznikami, golarkami ani innymi przedmiotami osobistego użytku.
- W przypadku drobnych skaleczeń lub otarć, natychmiast je oczyść i zabezpiecz, aby utrudnić wirusowi wniknięcie.
- W przypadku wykrycia jakichkolwiek podejrzanych zmian skórnych, skonsultuj się z lekarzem dermatologiem.
- Rozważ szczepienie przeciwko HPV, które chroni przed najbardziej niebezpiecznymi typami wirusa, choć nie chroni przed wszystkimi typami powodującymi brodawki.
Szczepienie przeciwko wirusowi HPV, choć głównie zalecane w celu ochrony przed nowotworami wywołanymi przez niektóre typy wirusa, może również częściowo zmniejszyć ryzyko zakażenia typami HPV odpowiedzialnymi za powstawanie brodawek. Jest to szczególnie istotne w kontekście długoterminowej profilaktyki zdrowotnej, choć jego głównym celem jest ochrona przed rakiem szyjki macicy, odbytu czy gardła.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek
Decyzja o wizycie u lekarza w związku z kurzajkami powinna być podejmowana w oparciu o kilka czynników, które dotyczą zarówno charakteru zmian, jak i ogólnego stanu zdrowia pacjenta. Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konsultacja medyczna jest niezbędna. Należy pamiętać, że lekarz jest w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie groźniejsze schorzenia skórne, które mogą przypominać kurzajki. Dlatego zawsze warto wiedzieć, co wywołuje kurzajki, aby móc ocenić sytuację.
Szczególną ostrożność należy zachować w przypadku pojawienia się kurzajek na twarzy lub w okolicy narządów płciowych. Zmiany skórne w tych obszarach mogą być bardziej wrażliwe i trudniejsze do samodzielnego leczenia, a ich niewłaściwe potraktowanie może prowadzić do powstania blizn lub infekcji. Brodawki na twarzy mogą być również bardziej widoczne, co może wpływać na samopoczucie i pewność siebie pacjenta. W takich przypadkach specjalistyczna pomoc dermatologa jest nieoceniona.
Oto sytuacje, w których wizyta u lekarza jest wskazana:
- Kurzajki pojawiają się na twarzy lub w okolicach narządów płciowych.
- Brodawki są liczne, szybko się rozprzestrzeniają lub są bardzo bolesne.
- Istniejące kurzajki krwawią, sączą się lub wykazują oznaki infekcji (zaczerwienienie, obrzęk, gorączka).
- Pacjent ma osłabiony układ odpornościowy (np. z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, HIV/AIDS).
- Domowe metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania.
- Istnieje wątpliwość co do charakteru zmiany skórnej – czy jest to faktycznie kurzajka, czy może inna, groźniejsza zmiana.
- Kurzajki powodują znaczący dyskomfort lub ból, utrudniając codzienne funkcjonowanie.
Dodatkowo, jeśli kurzajki nawracają pomimo wcześniejszego leczenia, warto skonsultować się z lekarzem, aby ustalić przyczynę nawrotów i dobrać bardziej skuteczną strategię terapeutyczną. Lekarz może zastosować inne metody leczenia, takie jak krioterapia, laseroterapia, elektrokoagulacja czy leczenie farmakologiczne, które są bardziej skuteczne w przypadkach opornych na tradycyjne terapie. Pamiętaj, że wczesna interwencja medyczna może zapobiec powikłaniom i przyspieszyć proces zdrowienia.