„`html
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Choć zazwyczaj niegroźne, mogą stanowić defekt estetyczny i czasami powodować dyskomfort. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do zapobiegania ich powstawaniu i skutecznego leczenia. Wirus HPV jest bardzo rozpowszechniony i istnieje wiele jego typów, z których niektóre odpowiedzialne są za powstawanie kurzajek na różnych częściach ciała. Infekcja zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, które miały styczność z wirusem, takimi jak ręczniki, obuwie czy powierzchnie w miejscach publicznych. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy, co sprawia, że trudno jednoznacznie określić moment zakażenia.
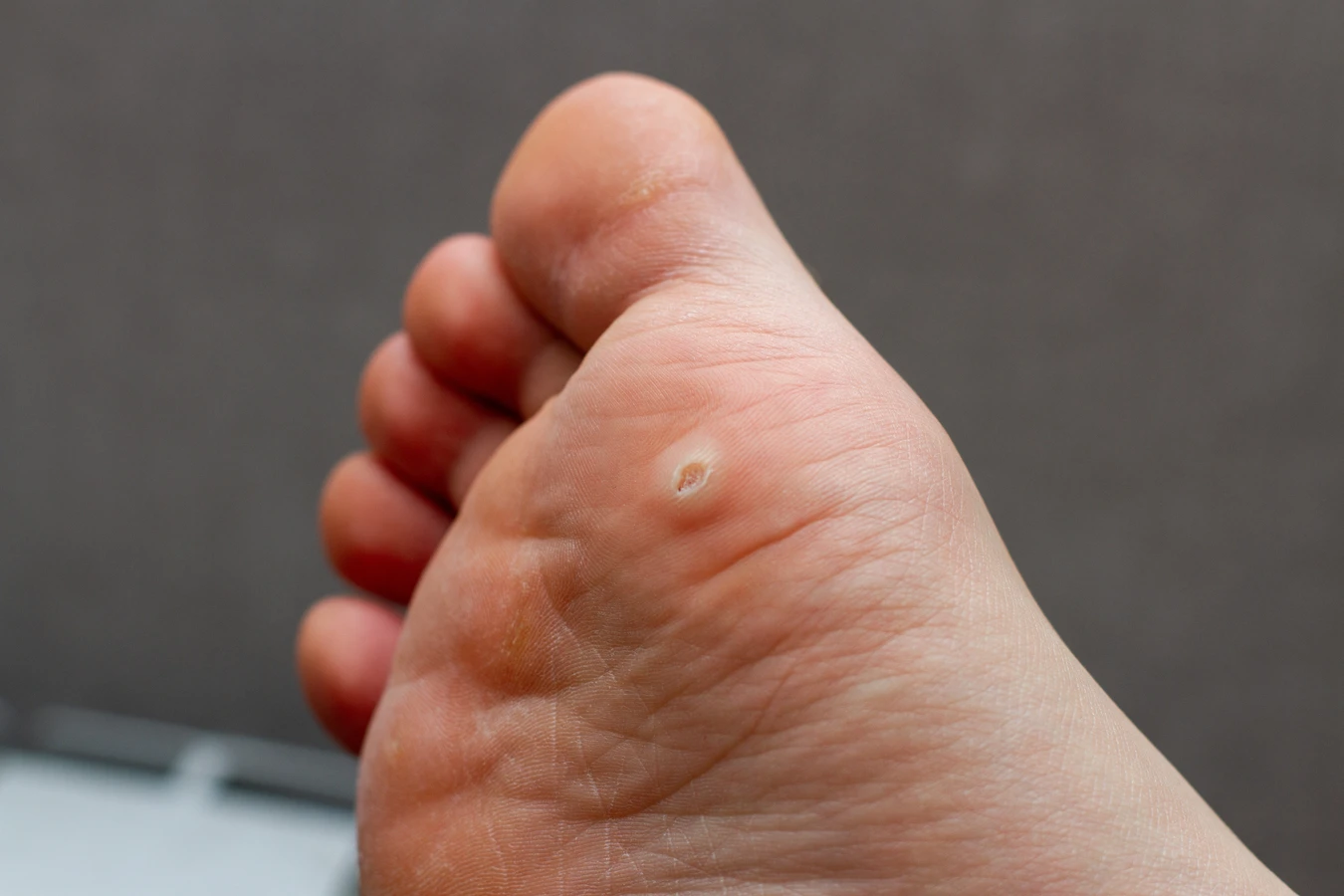
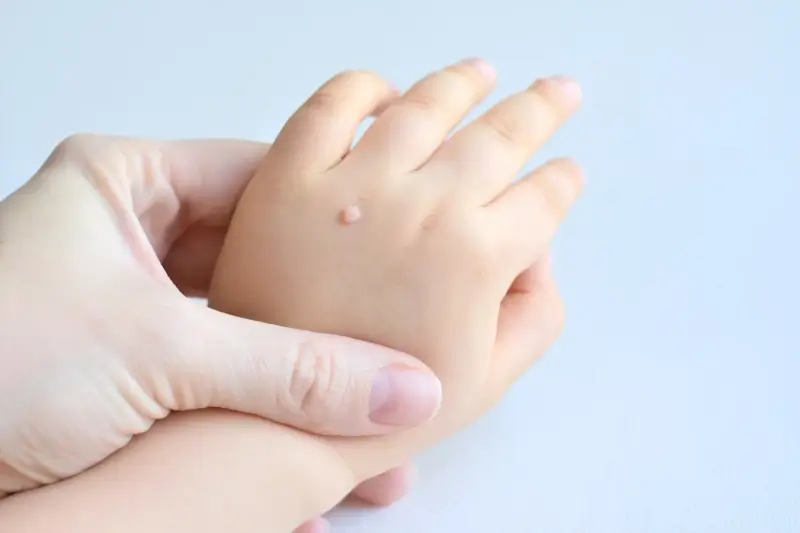
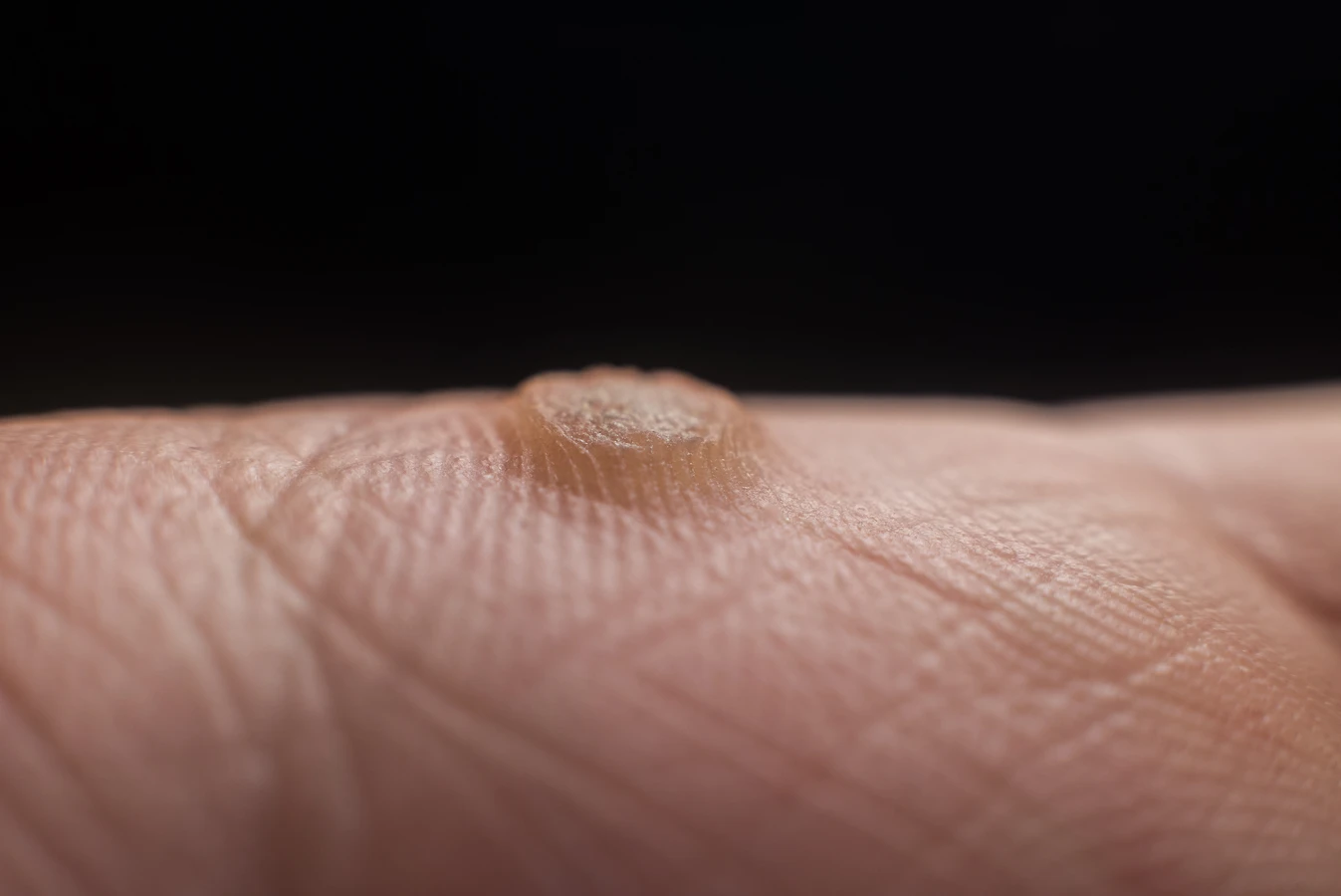
Rozpoznanie kurzajki nie jest zazwyczaj trudne, choć w niektórych przypadkach może być mylone z innymi zmianami skórnymi. Typowe kurzajki mają szorstką, nierówną powierzchnię, często przypominającą kalafior lub kaloryfer. Mogą być pojedyncze lub występować w skupiskach. Ich kolor waha się od cielistego, przez różowy, aż po szary lub brązowy. Lokalizacja kurzajek również bywa zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach, łokciach i kolanach, czyli miejscach narażonych na otarcia i mikrourazy. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być bolesne podczas chodzenia ze względu na nacisk ciała. Niektóre odmiany kurzajek mogą mieć gładką powierzchnię, co utrudnia ich identyfikację. Ważne jest, aby obserwować wszelkie nietypowe zmiany skórne i w razie wątpliwości skonsultować się z lekarzem lub dermatologiem, który postawi właściwą diagnozę i wykluczy inne schorzenia.
Zakażenie wirusem HPV, który jest pierwotną przyczyną powstawania kurzajek, nie zawsze prowadzi do rozwoju widocznych zmian skórnych. Układ odpornościowy wielu osób potrafi skutecznie zwalczyć wirusa, zanim ten zdąży się namnożyć i spowodować objawy. Jednak u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu lub niedoborów żywieniowych, wirus może łatwiej przejąć kontrolę. Uszkodzona lub podrażniona skóra stanowi doskonałą bramę dla wirusa. Drobne skaleczenia, otarcia, zadrapania, a nawet suchość skóry ułatwiają wnikanie wirusa do głębszych warstw naskórka. Dlatego osoby aktywnie uprawiające sport, pracujące fizycznie lub mające kontakt z wodą (np. pływacy) mogą być bardziej narażone na infekcję.
Sposoby na pozbycie się kurzajek zależne od ich lokalizacji
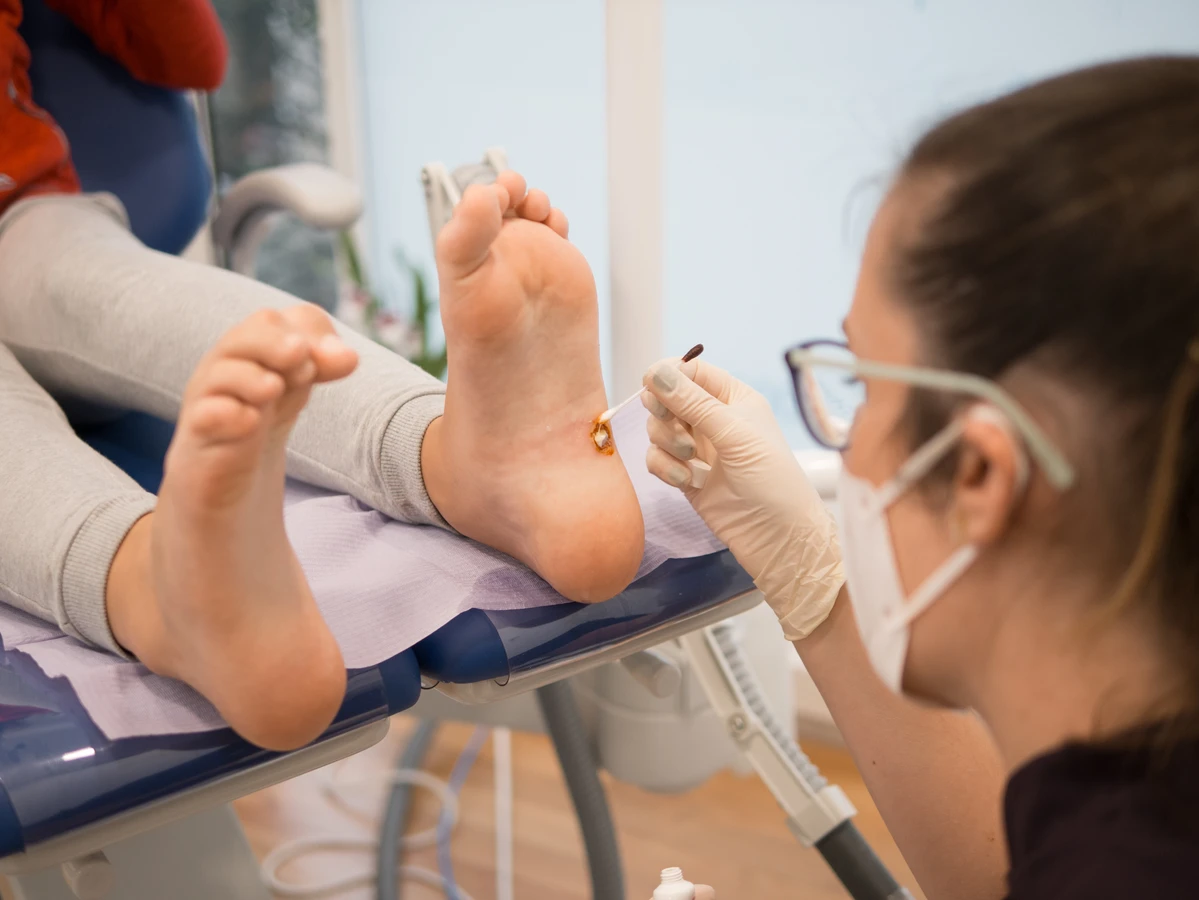
Leczenie kurzajek wymaga cierpliwości i często stosowania różnych metod, w zależności od ich lokalizacji i rozległości. Brodawki na dłoniach i palcach są stosunkowo łatwe do leczenia, ponieważ są łatwo dostępne. Często stosuje się preparaty dostępne bez recepty, zawierające kwas salicylowy lub moczniki, które stopniowo złuszczają zmianę. Można również stosować metody kriochirurgiczne, polegające na zamrażaniu brodawki ciekłym azotem, które powinno być wykonane przez specjalistę. Brodawki na stopach, zwane kurzajkami podeszwowymi, mogą być bardziej uciążliwe ze względu na trudny dostęp i nacisk podczas chodzenia. Mogą wymagać specjalnych plastrów z kwasem salicylowym lub częstszych wizyt u podologa. W niektórych przypadkach konieczne może być chirurgiczne usunięcie kurzajki lub zastosowanie laseroterapii. Ważne jest, aby nie próbować samodzielnie wycinać kurzajek, ponieważ może to prowadzić do zakażenia, krwawienia i powstawania blizn.
Kurzajki na twarzy i narządach płciowych wymagają szczególnej ostrożności i zawsze powinny być leczone pod nadzorem lekarza. Brodawki na twarzy, choć rzadziej występujące, mogą być bardzo widoczne i powodować dyskomfort psychiczny. Ich usuwanie wymaga precyzji, aby uniknąć blizn i przebarwień. Stosuje się zazwyczaj delikatniejsze metody, takie jak kremy z imikwimodem lub interferony, a także bezpieczne procedury chirurgiczne. W przypadku kurzajek na narządach płciowych, które są spowodowane przez wirusy HPV o wysokim potencjale onkogennym, leczenie jest priorytetem i zawsze powinno być przeprowadzane przez ginekologa lub urologa. Nieleczone brodawki płciowe mogą prowadzić do rozwoju nowotworów. Metody leczenia obejmują krioterapię, elektrokoagulację, laseroterapię, a także aplikację specjalnych preparatów.
Nieleczone kurzajki mogą samoistnie ustąpić, jednak proces ten może trwać miesiące, a nawet lata. W tym czasie wirus może się rozprzestrzeniać, prowadząc do powstawania nowych zmian. Z tego względu zaleca się podjęcie leczenia, zwłaszcza gdy kurzajki są bolesne, szybko się rozrastają lub stanowią defekt estetyczny. Oto kilka dodatkowych wskazówek dotyczących leczenia:
- Cierpliwość jest kluczowa. Większość metod leczenia wymaga czasu i regularności.
- Unikaj drapania i zdrapywania kurzajek, aby nie rozprzestrzeniać wirusa na inne części ciała.
- Po każdym kontakcie z kurzajkami umyj dokładnie ręce.
- W miejscach publicznych, gdzie można się zarazić wirusem HPV (baseny, siłownie, szatnie), noś klapki.
- Dbaj o higienę osobistą i wzmacniaj swój układ odpornościowy poprzez zdrową dietę i odpowiednią ilość snu.
- W przypadku wątpliwości co do charakteru zmiany skórnej lub braku poprawy po domowych metodach leczenia, zawsze skonsultuj się z lekarzem.
Czynniki sprzyjające powstawaniu kurzajek u dzieci i dorosłych
Skąd się biorą kurzajki u dzieci i dorosłych? Główną przyczyną jest infekcja wirusem brodawczaka ludzkiego (HPV), który jest niezwykle powszechny. Wirus ten przenosi się drogą kontaktową, co oznacza, że może łatwo przejść z osoby na osobę poprzez bezpośredni kontakt skóry z zakażoną skórą lub przez kontakt z zainfekowanymi przedmiotami. Dzieci, ze względu na swoją ciekawość świata i częsty kontakt z rówieśnikami w przedszkolach i szkołach, są szczególnie narażone na zakażenie. Ich układ odpornościowy, choć dynamicznie się rozwija, może być jeszcze nie w pełni ukształtowany do skutecznego zwalczania wszystkich typów wirusów. Otwarte ranki, zadrapania czy otarcia, które są częste u bawiących się dzieci, stanowią doskonałą drogę wejścia dla wirusa HPV. Dlatego też dzieci często doświadczają kurzajek na rękach, kolanach i stopach.
U dorosłych czynniki sprzyjające powstawaniu kurzajek są podobne. Osłabiony układ odpornościowy, spowodowany na przykład chorobami przewlekłymi, stresem, niedostateczną ilością snu, niewłaściwą dietą lub przyjmowaniem leków immunosupresyjnych, znacząco zwiększa ryzyko rozwoju kurzajek. Osoby pracujące w wilgotnym środowisku, takie jak pracownicy basenów czy osoby często korzystające z saun i łaźni, są bardziej narażone na kontakt z wirusem. Podobnie jest z osobami uprawiającymi sporty wodne lub po prostu często uczęszczającymi na basen. Wilgotne środowisko sprzyja przetrwaniu i namnażaniu się wirusa HPV. Dodatkowo, mikrourazy skóry, na przykład spowodowane przez noszenie źle dopasowanego obuwia lub wykonywanie czynności manualnych, mogą ułatwić wnikanie wirusa do organizmu. Warto pamiętać, że HPV może przetrwać na powierzchniach takich jak podłogi w publicznych łazienkach, siłowniach czy hotelach, stanowiąc potencjalne źródło infekcji.
Ważnym aspektem jest również możliwość autoinokulacji, czyli przenoszenia wirusa z jednego miejsca na ciele na inne. Osoba posiadająca już kurzajkę może nieświadomie przenosić wirusa na inne obszary skóry podczas dotykania zmiany, drapania jej lub golenia. Na przykład, jeśli ktoś ma kurzajkę na ręce i dotknie nią twarzy, może doprowadzić do powstania nowej zmiany na twarzy. Podobnie, golenie zarośniętych kurzajek może spowodować rozprzestrzenienie się wirusa. Dlatego tak ważne jest, aby unikać dotykania, drapania i zdrapywania istniejących kurzajek oraz zachować szczególną ostrożność w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest zwiększone. Dbanie o ogólną kondycję organizmu, w tym o silny układ odpornościowy, jest najlepszą profilaktyką.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Zapobieganie powstawaniu kurzajek polega przede wszystkim na ograniczeniu kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz na dbaniu o prawidłowy stan skóry i ogólną odporność organizmu. Kluczowe jest unikanie bezpośredniego kontaktu z osobami posiadającymi widoczne kurzajki, a także z przedmiotami, które mogły mieć z nimi styczność. W miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone, takich jak baseny, sauny, siłownie czy publiczne łazienki, zawsze należy stosować odpowiednie środki ochrony. Noszenie klapków lub specjalnych butów kąpielowych chroni stopy przed bezpośrednim kontaktem z zakażonymi powierzchniami, takimi jak podłogi czy maty. Po skorzystaniu z takich miejsc warto dokładnie umyć stopy i zadbać o ich osuszenie, ponieważ wilgotne środowisko sprzyja rozwojowi wirusów.
Utrzymanie skóry w dobrej kondycji jest równie ważne w profilaktyce. Zdrowa, nawilżona skóra jest mniej podatna na mikrourazy, które mogą stanowić drogę wejścia dla wirusa HPV. Regularne stosowanie kremów nawilżających, zwłaszcza po kontakcie z wodą lub w okresach suchej skóry, może pomóc w utrzymaniu jej bariery ochronnej. Należy również unikać długotrwałego kontaktu skóry z wodą, ponieważ może to prowadzić do jej rozmiękania i zwiększonej podatności na infekcje. Wszelkie drobne skaleczenia, otarcia czy zadrapania powinny być szybko dezynfekowane i odpowiednio zabezpieczone, aby zapobiec wniknięciu wirusa do organizmu. Dbanie o higienę osobistą, w tym regularne mycie rąk, jest podstawowym, ale niezwykle skutecznym sposobem na ograniczenie rozprzestrzeniania się wirusów, w tym HPV.
Wzmocnienie ogólnej odporności organizmu stanowi solidną barierę ochronną przed wieloma infekcjami, w tym przed zakażeniem wirusem HPV. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to fundamenty silnego układu odpornościowego. Szczególnie ważne są witaminy A, C, E oraz cynk i selen, które odgrywają kluczową rolę w funkcjonowaniu układu immunologicznego. Warto również rozważyć suplementację, jeśli dieta jest uboga w pewne składniki odżywcze, ale zawsze po konsultacji z lekarzem lub dietetykiem. Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które mogą chronić przed zakażeniem, w tym przed tymi typami, które powodują powstawanie kurzajek, a także przed wirusami odpowiedzialnymi za rozwój nowotworów. Szczepienia te są zalecane głównie młodym osobom, zanim rozpoczną aktywność seksualną, ale mogą być również rozważane przez dorosłych.
Kiedy udać się do lekarza w sprawie kurzajek
Choć wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Po pierwsze, jeśli nie masz pewności co do charakteru zmiany skórnej, która wydaje się być kurzajką, powinieneś skonsultować się ze specjalistą. Czasami inne schorzenia skórne, takie jak odciski, modzele, znamiona barwnikowe czy nawet zmiany nowotworowe, mogą przypominać kurzajki. Dermatolog będzie w stanie postawić właściwą diagnozę i wykluczyć poważniejsze problemy. Szczególną ostrożność należy zachować, jeśli zmiana szybko rośnie, zmienia kolor, krwawi, swędzi lub jest bolesna, ponieważ mogą to być oznaki niepokojące.
Kolejnym ważnym wskazaniem do wizyty u lekarza jest brak skuteczności stosowanych metod leczenia. Jeśli po kilku tygodniach lub miesiącach stosowania domowych sposobów lub preparatów aptecznych kurzajka nie znika, a wręcz przeciwnie – rozrasta się lub pojawiają się nowe zmiany, konieczna jest profesjonalna interwencja. Lekarz może zaproponować silniejsze leki na receptę, zabiegi takie jak krioterapię (zamrażanie ciekłym azotem), elektrokoagulację (wypalanie prądem), laseroterapię, a w skrajnych przypadkach nawet chirurgiczne usunięcie zmiany. Dotyczy to zwłaszcza kurzajek zlokalizowanych w trudnych miejscach, takich jak twarz czy okolice intymne, gdzie samodzielne leczenie może przynieść więcej szkody niż pożytku.
Warto również zgłosić się do lekarza w przypadku występowania licznych lub rozległych kurzajek, zwłaszcza jeśli towarzyszą im objawy osłabienia układu odpornościowego. Duża liczba zmian może świadczyć o tym, że wirus HPV jest szczególnie aktywny w organizmie lub że układ immunologiczny ma trudności z jego zwalczaniem. Lekarz może zlecić dodatkowe badania, aby ocenić ogólny stan zdrowia pacjenta i ewentualnie zastosować terapie wspomagające odporność. W przypadku dzieci, które często są bardziej podatne na rozprzestrzenianie się wirusa, a także mogą mieć trudności z przestrzeganiem zaleceń dotyczących leczenia, wizyta u pediatry lub dermatologa dziecięcego jest zawsze dobrym pomysłem. Pamiętaj, że wczesna diagnoza i odpowiednie leczenie mogą zapobiec powikłaniom i przyspieszyć proces zdrowienia.
„`