Kurzajki, zwane potocznie brodawkami, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony w środowisku, a kontakt z nim nie zawsze prowadzi do rozwoju kurzajek. Istnieje ponad sto typów wirusa HPV, a każdy z nich ma predyspozycje do atakowania określonych obszarów skóry, prowadząc do różnorodnych form brodawek.
Główną drogą zakażenia jest bezpośredni kontakt ze skórą osoby zainfekowanej lub kontakt z przedmiotami, na których wirus się znajduje. Wirus HPV preferuje wilgotne i ciepłe środowiska, dlatego często spotykamy go w miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie. Nawet drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia naskórka, stanowią bramę dla wirusa do wniknięcia do organizmu. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być bardzo zmienny – od kilku tygodni do nawet kilku miesięcy.
Warto podkreślić, że nie każdy kontakt z wirusem HPV skutkuje powstaniem kurzajki. Nasz układ odpornościowy zazwyczaj skutecznie zwalcza patogen. Jednakże, w przypadku osłabionej odporności, na przykład z powodu choroby, stresu, niedoboru witamin czy przyjmowania leków immunosupresyjnych, wirus ma większe szanse na rozwój i wywołanie infekcji skórnej. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są szczególnie podatne na zakażenia HPV i powstawanie brodawek.
W jaki sposób wirus HPV prowadzi do pojawienia się kurzajek na skórze
Wirus brodawczaka ludzkiego, po wniknięciu do komórek naskórka, rozpoczyna proces ich niekontrolowanego namnażania. HPV infekuje głównie komórki warstwy podstawnej naskórka, gdzie dochodzi do ich szybkiego podziału. Wirus zakłóca naturalny cykl życia komórek, powodując ich nadmierny rozrost i tworzenie charakterystycznych, wypukłych zmian skórnych, które nazywamy kurzajkami. Wirus HPV jest patogenem specyficznym dla skóry i błon śluzowych, co oznacza, że nie atakuje narządów wewnętrznych, a jego działanie ogranicza się do powierzchniowych warstw skóry.
Mechanizm działania wirusa polega na tym, że HPV wbudowuje swój materiał genetyczny w DNA zainfekowanych komórek. Następnie wykorzystuje maszynerię komórkową do replikacji własnego materiału genetycznego i produkcji nowych cząsteczek wirusa. Komórki zainfekowane wirusem HPV zmieniają swoje właściwości – stają się grubsze, twardsze i bardziej odporne na procesy złuszczania. To właśnie te zmienione komórki tworzą widoczną na powierzchni skóry brodawkę. Charakterystyczny wygląd kurzajek, często z drobnymi czarnymi punkcikami w środku, jest wynikiem obecności zatrzymanych w naczyniach krwionośnych drobnych zakrzepów, co jest kolejnym dowodem na aktywność wirusa w tkance.
Różnorodność typów wirusa HPV przekłada się na odmienne manifestacje kliniczne. Niektóre typy wirusa powodują brodawki zwykłe, inne brodawki stóp (odciski), brodawki płaskie czy brodawki mozaikowe. Lokalizacja kurzajki również ma znaczenie w kontekście drogi zakażenia. Na przykład, brodawki na stopach często pojawiają się w wyniku chodzenia boso po zakażonych powierzchniach, podczas gdy brodawki na dłoniach mogą być wynikiem kontaktu z osobą zakażoną lub dotykania zainfekowanych powierzchni. Zrozumienie mechanizmu działania wirusa pozwala lepiej zrozumieć, od czego zaczynają się kurzajki i jak można zapobiegać ich powstawaniu.
Główne czynniki ryzyka sprzyjające powstawaniu kurzajek u dzieci i dorosłych
Istnieje kilka kluczowych czynników, które znacząco zwiększają ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Jednym z najważniejszych jest obniżona odporność organizmu. Układ immunologiczny odgrywa kluczową rolę w zwalczaniu infekcji wirusowych, a jego osłabienie sprawia, że wirus HPV ma ułatwioną drogę do zainfekowania komórek skóry. Czynniki takie jak przewlekły stres, niedobory żywieniowe, brak wystarczającej ilości snu, a także choroby przewlekłe mogą negatywnie wpływać na funkcjonowanie układu odpornościowego.
Szczególnie narażone są dzieci, u których układ odpornościowy jest w fazie rozwoju i nie zawsze jest w stanie skutecznie zwalczyć każdy rodzaj wirusa. Dodatkowo, dzieci często bawią się w miejscach, gdzie kontakt z wirusem jest bardziej prawdopodobny, takich jak piaskownice, place zabaw czy baseny. Ich skóra jest również często bardziej podatna na drobne uszkodzenia, które stanowią łatwy punkt wejścia dla wirusa. Dorośli z obniżoną odpornością, na przykład po przeszczepach organów, przyjmujący leki immunosupresyjne lub chorujący na AIDS, również są w grupie zwiększonego ryzyka.
Kolejnym istotnym czynnikiem jest uszkodzenie skóry. Wszelkie skaleczenia, otarcia, pęknięcia naskórka, a nawet ukąszenia owadów, tworzą mikrouszkodzenia, przez które wirus HPV może łatwiej wniknąć do organizmu. Dlatego też osoby pracujące w warunkach narażających ich skórę na częste urazy, na przykład pracownicy fizyczni czy sportowcy, mogą być bardziej podatne. Wilgotne i ciepłe środowisko to idealne warunki do przetrwania i rozwoju wirusa HPV. Dlatego miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne prysznice są potencjalnymi źródłami zakażenia. Unikanie chodzenia boso w tych miejscach jest jedną z podstawowych zasad profilaktyki.
- Osłabiona odporność organizmu – szczególnie u dzieci, osób starszych, przewlekle chorych oraz przyjmujących leki immunosupresyjne.
- Uszkodzenia naskórka – drobne skaleczenia, otarcia, pęknięcia, zadrapania, miejsca po ukąszeniach owadów.
- Częsty kontakt z wodą i wilgotnym środowiskiem – baseny, sauny, jacuzzi, wspólne prysznice, mokre ręczniki.
- Narażenie na wirusa w miejscach publicznych – siłownie, sale gimnastyczne, szatnie, miejsca wspólnego użytku.
- Noszenie obuwia, które nie przepuszcza powietrza i powoduje nadmierne pocenie się stóp.
- Długotrwały stres i niedobory żywieniowe, które negatywnie wpływają na funkcjonowanie układu odpornościowego.
- Bezpośredni kontakt z osobą posiadającą kurzajki.
Rodzaje kurzajek i ich specyficzne lokalizacje na ciele ludzkim
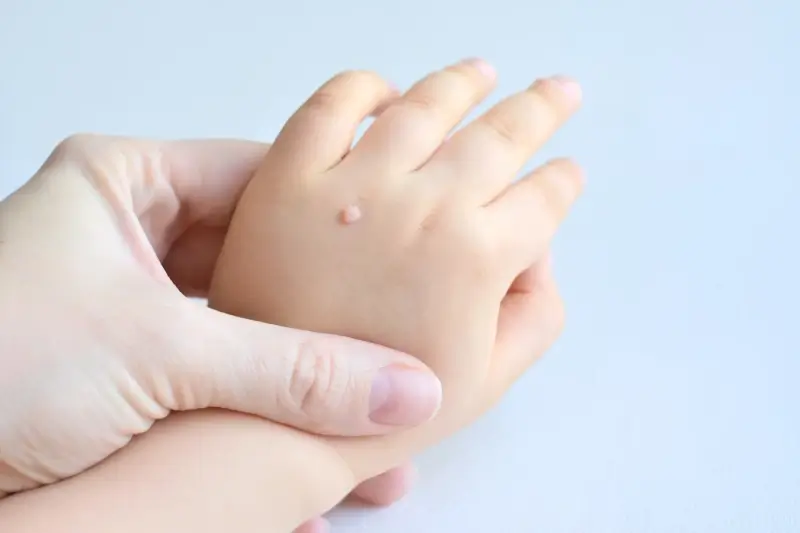
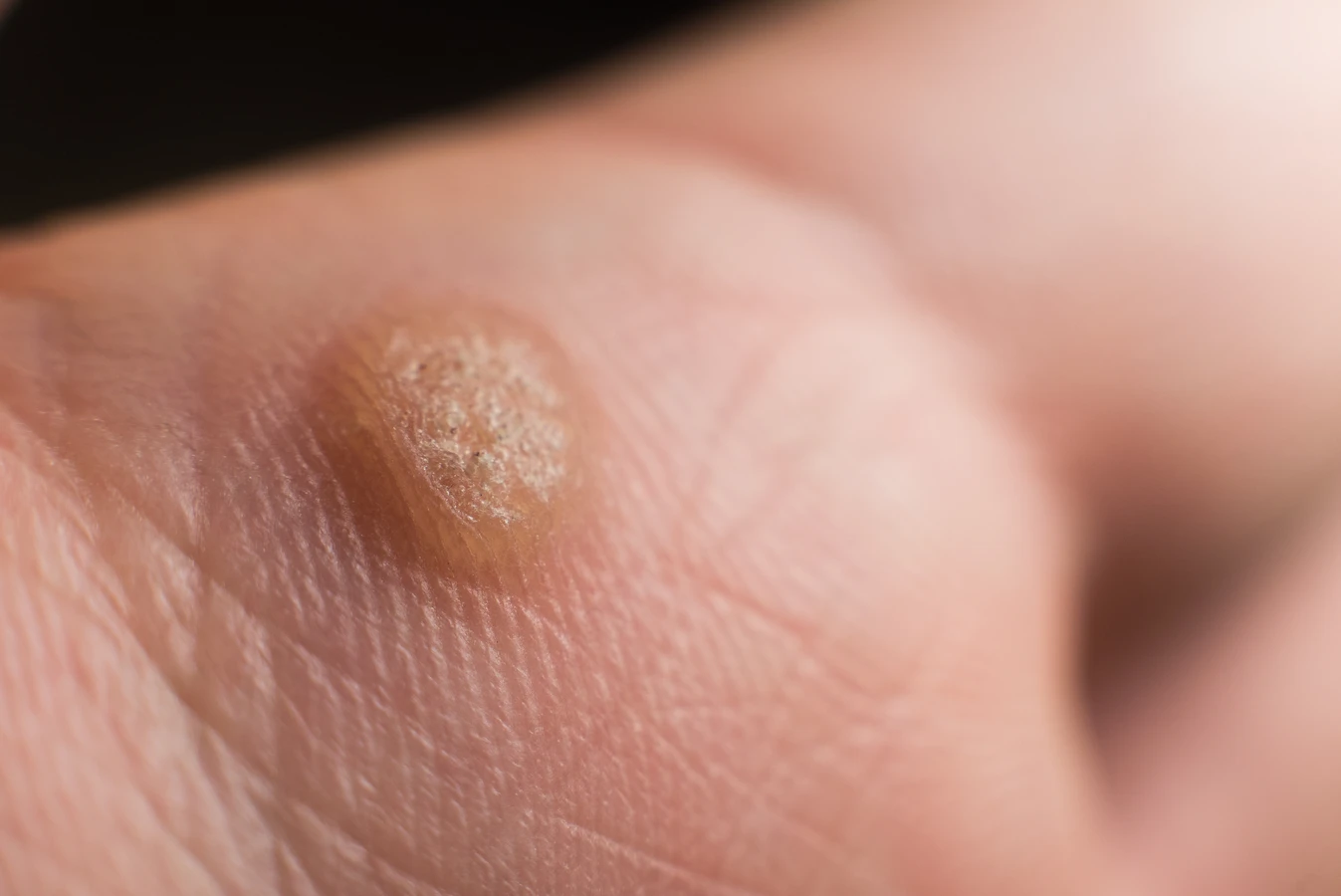
Kurzajki przybierają różne formy i lokalizują się w różnych miejscach na ciele, w zależności od typu wirusa HPV, który je wywołał, oraz od miejsca, w którym doszło do zakażenia. Najczęściej spotykane są brodawki zwykłe, które mają szorstką, nierówną powierzchnię i mogą występować pojedynczo lub w skupiskach, najczęściej na palcach, dłoniach i kolanach. Są one wynikiem infekcji wirusami HPV typu 1, 2 i 4.
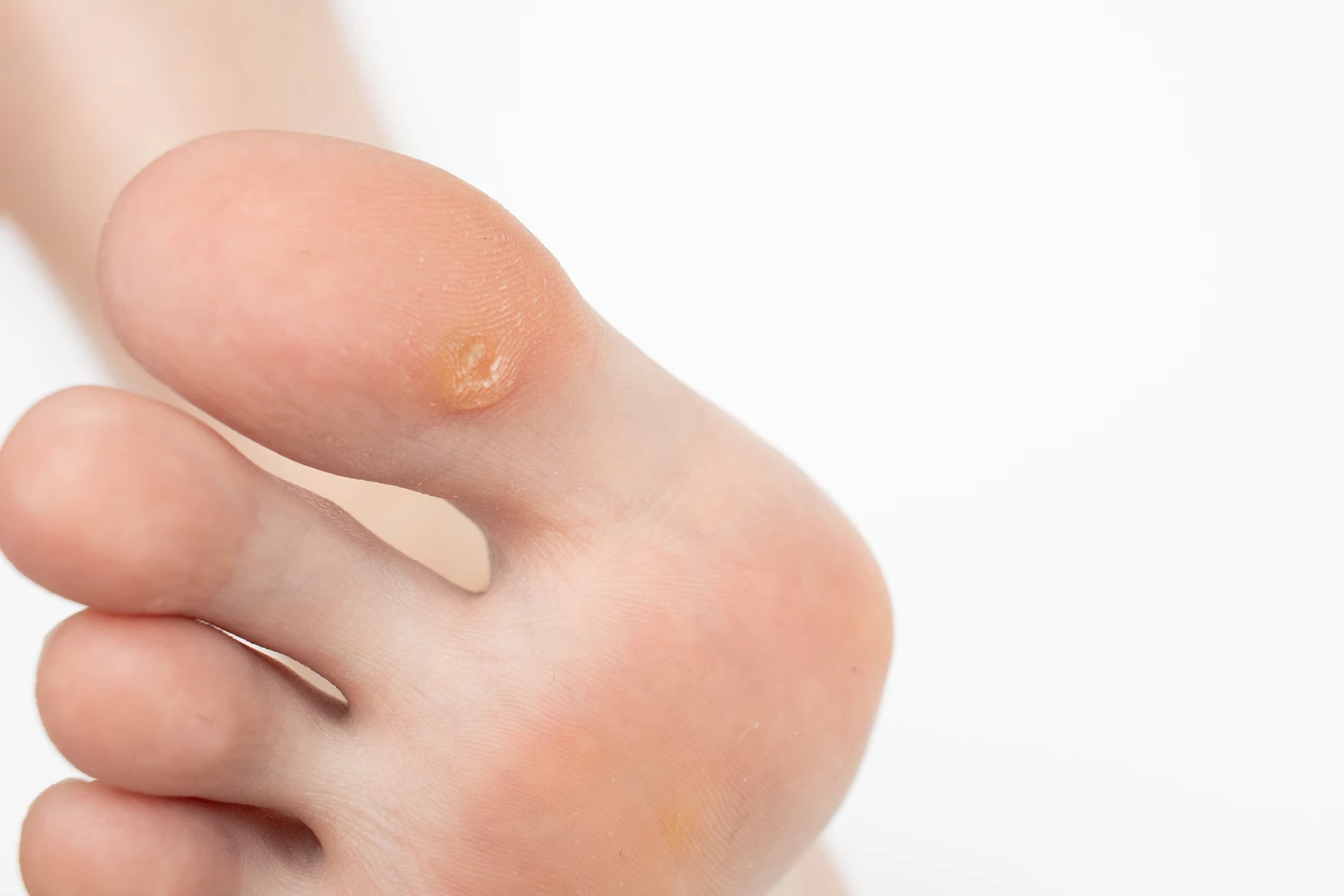
Brodawki stóp, zwane potocznie kurzajkami na piętach lub podeszwach, są często mylone z odciskami. Wyrastają do wnętrza skóry pod wpływem nacisku i mogą być bardzo bolesne. Ich powierzchnia jest zazwyczaj szorstka, a w środku często widoczne są czarne punkciki, będące zatartymi naczyniami krwionośnymi. Są wywoływane głównie przez wirusy HPV typu 1 i 4. Zakażenie tymi typami wirusa najczęściej następuje w wilgotnych miejscach, takich jak baseny czy szatnie, gdzie wirus jest przenoszony przez kontakt z zakażoną podłogą.
Brodawki płaskie są mniejsze, płaskie i gładkie w dotyku, często o lekko żółtawym lub brązowawym zabarwieniu. Zazwyczaj pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. Mogą występować w większych grupach i są wywoływane przez wirusy HPV typu 3 i 10. Brodawki mozaikowe to skupiska małych brodawek, które tworzą większą, często bolesną zmianę. Najczęściej pojawiają się na stopach i dłoniach, w miejscach narażonych na ucisk i wilgoć. W przypadku brodawek płciowych, zwanych kłykcinami kończystymi, są one wywoływane przez inne typy wirusa HPV (np. 6 i 11) i lokalizują się w okolicach narządów płciowych oraz odbytu.
Dla kogo kurzajki stanowią szczególne zagrożenie i jak im zapobiegać
Kurzajki, choć zazwyczaj niegroźne dla zdrowia, mogą stanowić większe wyzwanie i wymagać szczególnej uwagi u pewnych grup osób. Przede wszystkim, osoby z osłabionym układem odpornościowym – na przykład pacjenci po przeszczepach narządów, osoby chorujące na HIV/AIDS, czy też osoby przyjmujące leki immunosupresyjne – są bardziej narażone na powstawanie licznych, trudnych do leczenia brodawek. U tych osób wirus HPV może mieć tendencję do szybszego namnażania się i rozprzestrzeniania po całym ciele.
Szczególną grupą ryzyka są również dzieci. Ich układ odpornościowy jest w trakcie rozwoju, co sprawia, że są one bardziej podatne na infekcje wirusowe. Dodatkowo, dzieci często bawią się w miejscach publicznych, gdzie kontakt z wirusem HPV jest bardziej prawdopodobny, a ich skóra jest bardziej narażona na drobne uszkodzenia. Kurzajki u dzieci mogą być źródłem dyskomfortu, a nawet prowadzić do wtórnych infekcji bakteryjnych w przypadku drapania.
Zapobieganie kurzajkom opiera się przede wszystkim na unikaniu kontaktu z wirusem HPV. Podstawową zasadą jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Należy unikać chodzenia boso na basenach, w saunach, szatniach i wspólnych prysznicach. Zawsze warto nosić klapki lub specjalne obuwie ochronne w takich miejscach. Ważne jest również unikanie bezpośredniego kontaktu z osobami posiadającymi kurzajki i nie korzystanie z tych samych ręczników czy przyborów osobistych.
- Unikaj chodzenia boso w miejscach publicznych narażonych na wilgoć, takich jak baseny, sauny, siłownie czy szatnie.
- Zawsze noś klapki lub specjalne obuwie ochronne w tego typu miejscach.
- Dbaj o higienę rąk, zwłaszcza po kontakcie z powierzchniami publicznymi.
- Nie dziel się ręcznikami, golarkami ani innymi przedmiotami osobistymi z innymi osobami.
- Natychmiast lecz wszelkie skaleczenia i otarcia skóry, aby zapobiec wnikaniu wirusa.
- Wzmocnij swój układ odpornościowy poprzez zdrową dietę, odpowiednią ilość snu i aktywność fizyczną.
- Unikaj drapania i dotykania istniejących kurzajek, aby zapobiec ich rozprzestrzenianiu się na inne części ciała.
Z jakich powodów kurzajki pojawiają się ponownie mimo leczenia i jak temu zaradzić
Częstym problemem związanym z kurzajkami jest ich nawracający charakter. Nawet po skutecznym usunięciu widocznej zmiany, wirus HPV może pozostać w organizmie w stanie uśpienia, co prowadzi do ponownego pojawienia się kurzajek w tym samym lub innym miejscu. Dzieje się tak zazwyczaj z kilku powodów. Po pierwsze, wirus HPV może przetrwać w głębszych warstwach skóry, do których tradycyjne metody leczenia nie docierają w pełni. Nawet jeśli zewnętrzna część kurzajki zostanie usunięta, wirus może nadal bytować w nienaruszonej części naskórka i po pewnym czasie ponownie aktywować się.
Drugim istotnym czynnikiem jest osłabienie układu odpornościowego. Jak wspomniano wcześniej, skuteczna walka z wirusem HPV zależy od prawidłowego funkcjonowania układu immunologicznego. Jeśli odporność jest obniżona, organizm może mieć trudności z całkowitym wyeliminowaniem wirusa, co sprzyja jego reaktywacji i powstawaniu nowych brodawek. Czynniki takie jak stres, niedobory witamin, choroby przewlekłe czy niewystarczająca ilość snu mogą negatywnie wpływać na zdolność organizmu do zwalczania infekcji.
Aby zaradzić nawrotom kurzajek, kluczowe jest wzmocnienie ogólnej odporności organizmu. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to podstawowe elementy profilaktyki. W przypadku nawracających problemów, warto skonsultować się z lekarzem w celu zdiagnozowania potencjalnych przyczyn osłabienia odporności. Lekarz może zalecić badania i wdrożyć odpowiednie leczenie.
W niektórych przypadkach, gdy kurzajki nawracają mimo stosowania standardowych metod leczenia, lekarz może rozważyć bardziej zaawansowane terapie. Mogą one obejmować immunoterapię miejscową, która ma na celu stymulowanie układu odpornościowego do walki z wirusem HPV, lub inne metody usuwania brodawek, które docierają głębiej w tkankę. Ważne jest, aby nie bagatelizować nawracających kurzajek i szukać profesjonalnej pomocy medycznej, aby skutecznie rozwiązać ten problem.
Wnioski dotyczące przyczyn powstawania kurzajek od czego należy zacząć
Kurzajki, choć powszechne, mają swoje konkretne przyczyny powstania, związane przede wszystkim z infekcją wirusową. Zrozumienie, od czego zaczynają się kurzajki, jest pierwszym krokiem do skutecznej profilaktyki i leczenia. Głównym sprawcą są wirusy brodawczaka ludzkiego (HPV), które wnikają do komórek naskórka, prowadząc do ich niekontrolowanego wzrostu i tworzenia charakterystycznych zmian skórnych. Wirus ten jest niezwykle rozpowszechniony i przetrwa w środowisku, szczególnie w wilgotnych i ciepłych miejscach.
Kluczowym czynnikiem, od którego zależy pojawienie się kurzajki po kontakcie z wirusem, jest stan układu odpornościowego. Osoby z osłabioną odpornością, w tym dzieci, osoby starsze, przewlekle chore lub przyjmujące leki immunosupresyjne, są znacznie bardziej podatne na rozwój brodawek. Drobne uszkodzenia skóry, takie jak skaleczenia czy otarcia, stanowią również łatwy punkt wejścia dla wirusa, dlatego dbanie o integralność naskórka jest ważne w profilaktyce.
Aby skutecznie zapobiegać kurzajkom, należy przede wszystkim unikać kontaktu z wirusem HPV. Oznacza to dbanie o higienę osobistą, zwłaszcza w miejscach publicznych, takich jak baseny czy siłownie. Noszenie obuwia ochronnego w tych miejscach oraz unikanie dzielenia się przedmiotami osobistymi to podstawowe zasady. Wzmocnienie ogólnej odporności organizmu poprzez zdrowy tryb życia – odpowiednia dieta, aktywność fizyczna, sen i redukcja stresu – jest również kluczowe dla skutecznego zwalczania infekcji wirusowych.
W przypadku pojawienia się kurzajek, ważne jest, aby nie lekceważyć problemu i wdrożyć odpowiednie leczenie. Istnieje wiele metod usuwania brodawek, od domowych sposobów po zabiegi medyczne. Należy pamiętać, że kurzajki mogą nawracać, dlatego po leczeniu ważne jest dalsze dbanie o profilaktykę i wzmacnianie odporności. W przypadku nawracających lub trudnych do usunięcia brodawek, zawsze warto skonsultować się z lekarzem dermatologiem, który dobierze najskuteczniejszą metodę terapii.