Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą być źródłem dyskomfortu, bólu, a także obniżać pewność siebie ze względu na swój nieestetyczny wygląd. Zastanawiamy się często, skąd właściwie biorą się te niepożądane zmiany skórne. Kluczem do zrozumienia genezy kurzajek jest poznanie ich prawdziwego sprawcy, który działa w ukryciu i wykorzystuje różne drogi kontaktu.
Głównym winowajcą odpowiedzialnym za powstawanie kurzajek jest wirus brodawczaka ludzkiego, w skrócie HPV (Human Papillomavirus). Jest to grupa ponad 150 różnych typów wirusów, z których niektóre mają tendencję do atakowania skóry, prowadząc do nadmiernego wzrostu jej komórek. Warto podkreślić, że nie każdy kontakt z wirusem HPV skutkuje pojawieniem się kurzajek. Dużo zależy od indywidualnej odporności organizmu. Nasz układ immunologiczny często potrafi skutecznie walczyć z wirusem, zanim ten zdąży wywołać widoczne zmiany.
Wirus HPV przenosi się drogą bezpośredniego kontaktu skóra do skóry lub poprzez kontakt z zakażonymi powierzchniami. Jest to wirus niezwykle zaraźliwy, a jego przetrwanie w środowisku zewnętrznym jest całkiem długie. Szczególnie sprzyjające warunki do jego rozwoju i transmisji panują w miejscach wilgotnych i ciepłych, takich jak baseny, siłownie, szatnie czy publiczne prysznice. Dlatego też, miejsca te stanowią potencjalne ogniska zakażeń.
Czas od momentu zakażenia wirusem HPV do pojawienia się widocznych kurzajek może być bardzo różny. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus namnaża się w komórkach skóry, prowadząc do ich nieprawidłowego rozwoju i tworzenia charakterystycznych, chropowatych narośli, które znamy jako kurzajki. Zrozumienie tych mechanizmów jest pierwszym krokiem do skutecznego zapobiegania i leczenia.
Dlaczego kurzajki pojawiają się na dłoniach i stopach
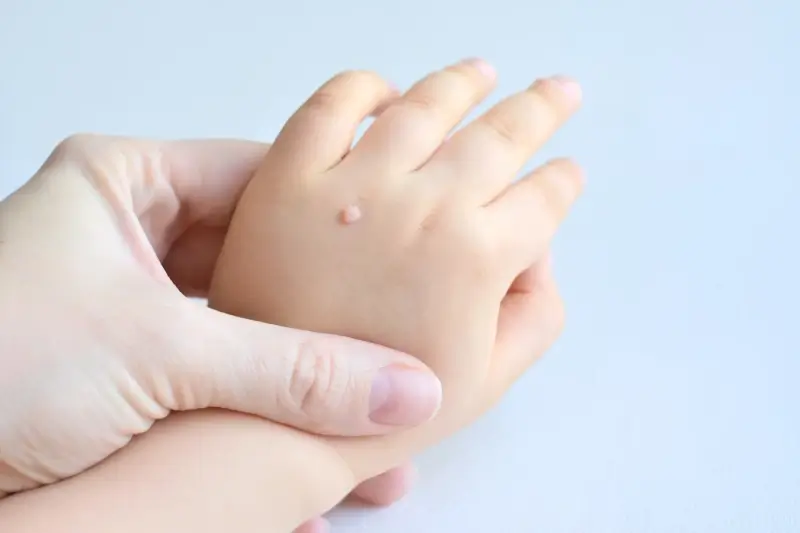
Dłonie i stopy to zdecydowanie najczęściej atakowane przez kurzajki części ciała. Nie jest to przypadek, a raczej wynik specyfiki ich budowy, funkcji oraz ekspozycji na czynniki zewnętrzne. Skóra na dłoniach i stopach jest często narażona na otarcia, skaleczenia i mikrourazy, które stanowią otwartą drogę dla wirusa HPV do wniknięcia w głąb naskórka. Dodatkowo, te obszary ciała mają tendencję do pocenia się, co tworzy wilgotne środowisko sprzyjające namnażaniu się wirusa.
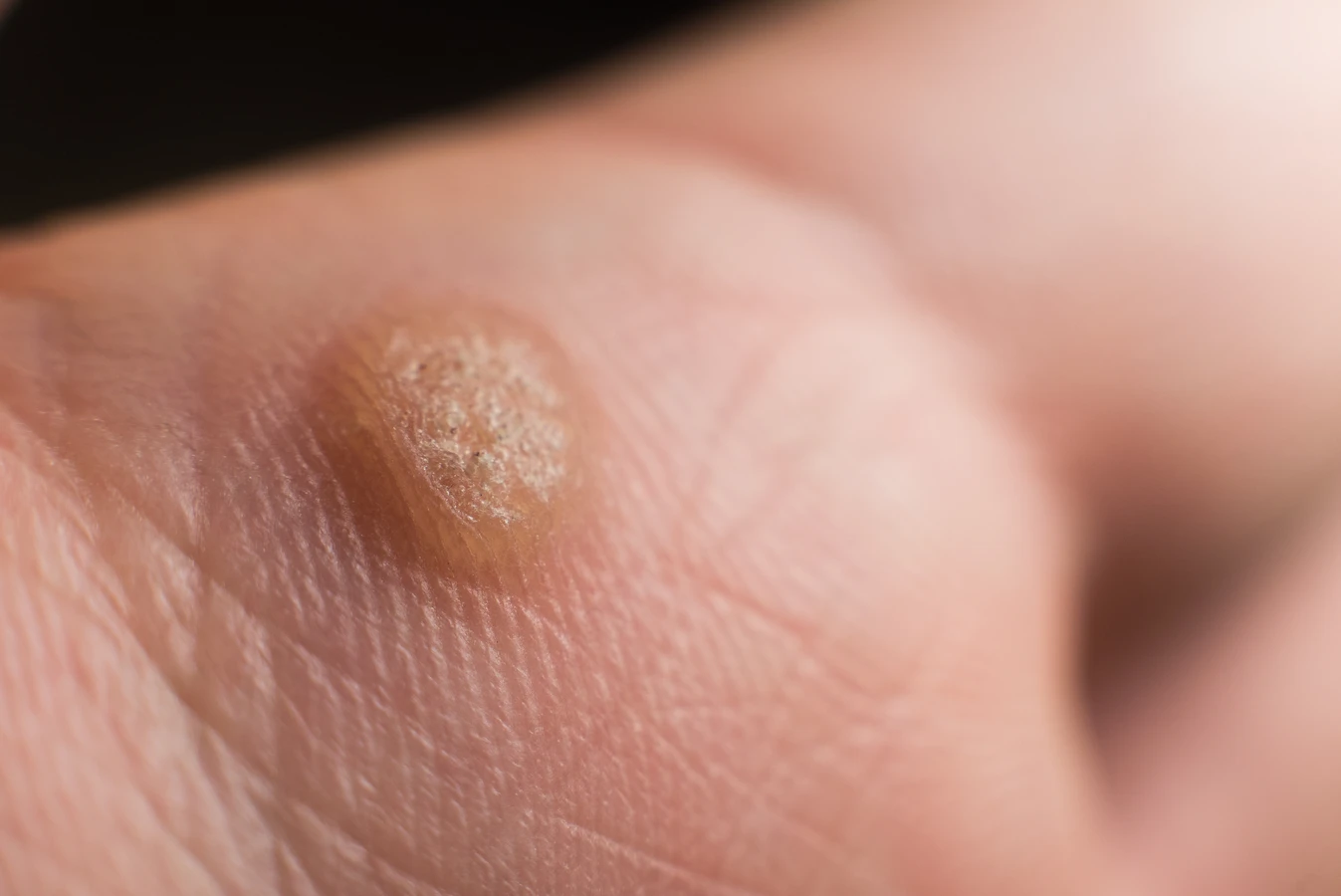
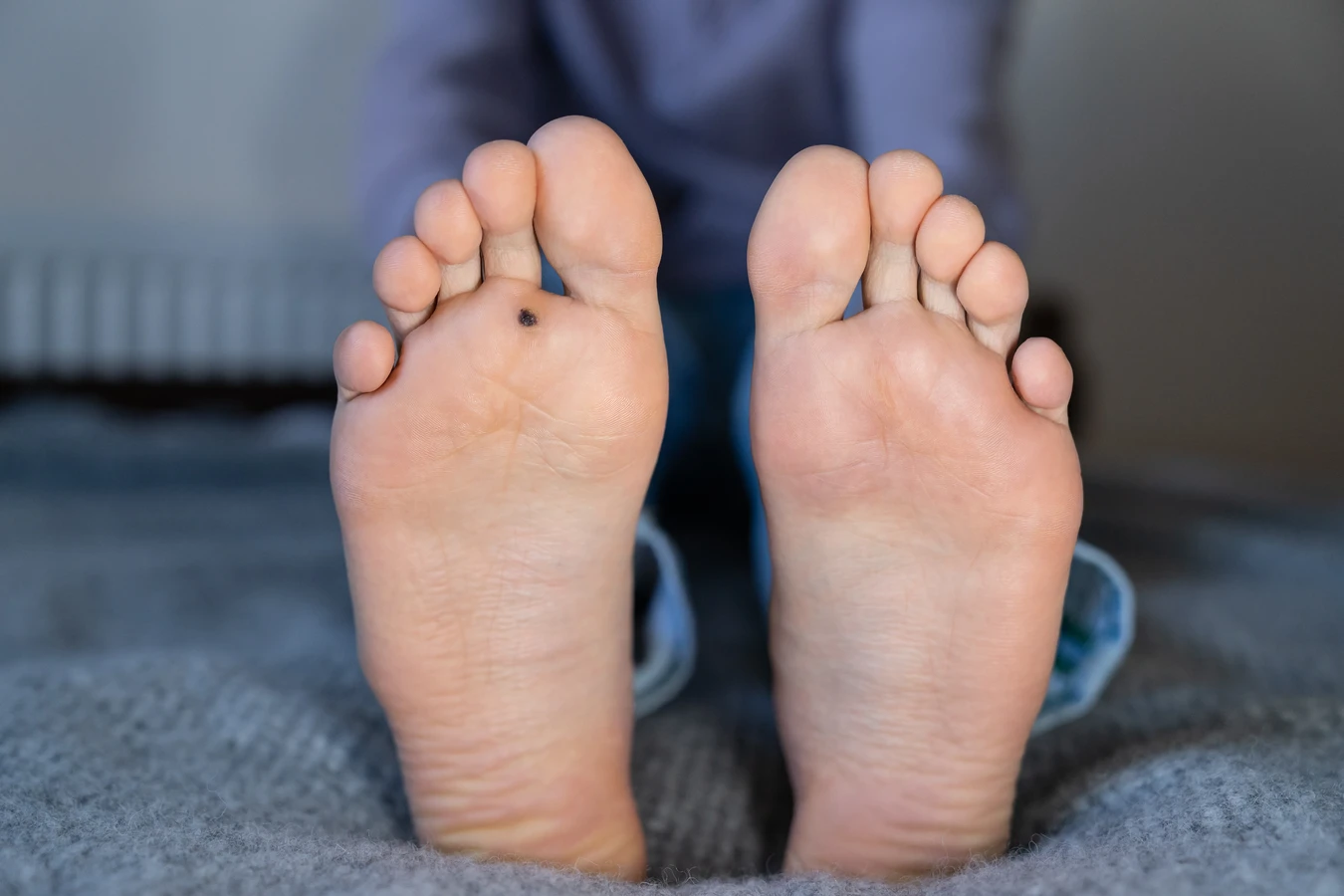
Na stopach, zwłaszcza w okolicy podeszwy, kurzajki przybierają specyficzną formę zwaną kurzajkami podeszwowymi. Ich rozwój jest często utrudniony przez nacisk wywierany podczas chodzenia, co powoduje, że wrastają one do wnętrza skóry, zamiast wyrastać na zewnątrz. Może to prowadzić do odczuwania bólu podczas chodzenia, który jest jednym z głównych objawów świadczących o obecności kurzajki podeszwowej. Zazwyczaj są one pokryte drobnymi, czarnymi punktami, które są zamkniętymi naczyniami krwionośnymi.
Na dłoniach kurzajki mogą pojawiać się w różnych formach – jako pojedyncze zmiany, grupy brodawek, a nawet w formie mozaiki. Często lokalizują się na palcach, grzbietach dłoni, a także wokół paznokci. W tym ostatnim przypadku mówimy o kurzajkach podpaznokciowych, które są szczególnie trudne do leczenia i mogą powodować ból oraz dyskomfort. Mogą również wpływać na wzrost paznokcia.
Warto pamiętać, że wirus HPV uwielbia wilgoć i ciepło, co czyni miejsca takie jak baseny, sauny czy sale gimnastyczne idealnymi miejscami do jego transmisji. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko zakażenia. Nawet drobne zadrapanie lub otarcie skóry może być bramą dla wirusa. Dlatego też, noszenie obuwia ochronnego w miejscach publicznych o podwyższonej wilgotności jest kluczowym elementem profilaktyki.
W jaki sposób wirus HPV wywołuje kurzajki na skórze
Wirus brodawczaka ludzkiego (HPV) jest mikroskopijnym patogenem, który po wniknięciu do organizmu skupia swoją aktywność na komórkach naskórka. Po zainfekowaniu komórek skóry, wirus zaczyna manipulować ich cyklem życiowym. Zamiast normalnego, kontrolowanego podziału, zainfekowane komórki zaczynają mnożyć się w sposób niekontrolowany i przyspieszony. Jest to kluczowy mechanizm prowadzący do powstawania widocznych zmian skórnych.
Wirus HPV wnika do komórek skóry poprzez drobne uszkodzenia, takie jak skaleczenia, otarcia, a nawet drobne pęknięcia naskórka. Po przedostaniu się do wnętrza komórki, wirus wykorzystuje jej mechanizmy do replikacji swojego materiału genetycznego. Następnie, zmusza komórkę do nadmiernej produkcji białek wirusowych, które są niezbędne do budowy nowych cząstek wirusa. Ten proces prowadzi do lokalnego zgrubienia naskórka i formowania się charakterystycznej struktury brodawki.
Różne typy wirusa HPV mają tendencję do atakowania różnych obszarów skóry i powodowania różnych rodzajów brodawek. Niektóre typy są odpowiedzialne za kurzajki na dłoniach i stopach (np. HPV typu 1, 2, 4), inne za brodawki płaskie (np. HPV typu 3, 10), a jeszcze inne za brodawki narządów płciowych (które są osobnym zagadnieniem). Kluczowe jest zrozumienie, że kurzajka nie jest jedynie „brudem” przyczepionym do skóry, ale żywą tkanką zmienioną przez infekcję wirusową.
Układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. W wielu przypadkach, nawet jeśli wirus wniknie do komórek, silny układ immunologiczny jest w stanie go zwalczyć, zanim pojawią się jakiekolwiek objawy. Osoby z osłabioną odpornością, na przykład cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne, lub po prostu w okresach obniżonej odporności (np. po chorobie, w stresie), są bardziej podatne na rozwój kurzajek.
Kiedy można mówić o zakażeniu wirusem HPV na stopach
Zakażenie wirusem HPV na stopach, prowadzące do powstania kurzajek podeszwowych, jest procesem, który wymaga pewnych specyficznych okoliczności. Stopy, jako część ciała nieustannie mająca kontakt z podłożem, są narażone na różnego rodzaju czynniki zewnętrzne, w tym na obecność wirusa HPV. Wilgotne środowisko, takie jak baseny, szatnie czy spa, stanowi idealne miejsce dla wirusa do przetrwania i łatwego przenoszenia.
Kontakt z wirusem HPV na stopach zazwyczaj następuje poprzez bezpośredni kontakt z zakażoną powierzchnią. Chodzenie boso po podłodze w miejscach publicznych, gdzie inne osoby z kurzajkami mogły chodzić wcześniej, jest najczęstszą drogą infekcji. Nawet drobne skaleczenie, otarcie czy pęknięcie skóry na stopie staje się otwartą bramą dla wirusa. Wirus potrzebuje tej niewielkiej przerwy w ciągłości bariery ochronnej skóry, aby móc wniknąć do komórek naskórka.
Objawy zakażenia wirusem HPV na stopach mogą pojawić się z opóźnieniem, po kilku tygodniach lub nawet miesiącach od momentu infekcji. Jest to tzw. okres inkubacji, podczas którego wirus namnaża się w komórkach skóry. Początkowo, kurzajka podeszwowa może wyglądać jak niewielkie zgrubienie, które łatwo pomylić z odciskiem lub modzelem. Charakterystyczną cechą są często widoczne czarne punkty wewnątrz zmiany, które są spowodowane zatkanymi naczyniami krwionośnymi.
Kiedy kurzajka podeszwowa zaczyna rosnąć, może wywoływać dyskomfort, a nawet ból podczas chodzenia. Nacisk ciężaru ciała na zgrubienie sprawia, że kurzajka wrasta do wnętrza skóry, zamiast wyrastać na zewnątrz, jak ma to miejsce w przypadku kurzajek na innych częściach ciała. Zrozumienie tych mechanizmów jest kluczowe dla wczesnego rozpoznania i podjęcia odpowiednich kroków zapobiegawczych, aby uniknąć dalszego rozprzestrzeniania się infekcji.
Jak można zapobiec powstawaniu nowych kurzajek na skórze
Zapobieganie powstawaniu nowych kurzajek opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV i wzmacnianiu naturalnej odporności organizmu. Choć całkowite wyeliminowanie ryzyka jest trudne, istnieją skuteczne metody, które pozwalają znacząco zmniejszyć prawdopodobieństwo zakażenia i rozwoju brodawek. Kluczowe jest stosowanie się do zasad higieny i unikanie sytuacji sprzyjających transmisji wirusa.
Jednym z najważniejszych kroków profilaktycznych jest unikanie chodzenia boso w miejscach publicznych, gdzie istnieje wysokie ryzyko kontaktu z wirusem. Dotyczy to przede wszystkim:
- Basenów
- Publicznych pryszniców
- Szatni
- Saun i spa
- Siłowni
Noszenie odpowiedniego obuwia ochronnego, takiego jak klapki, w tych miejscach stanowi skuteczną barierę dla wirusa. Należy również pamiętać o higienie osobistej, regularnym myciu rąk i stóp, zwłaszcza po powrocie do domu.
Ważne jest również dbanie o kondycję skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Wszelkie skaleczenia, otarcia czy zadrapania powinny być natychmiast dezynfekowane i zabezpieczane plastrem, aby zapobiec wniknięciu wirusa do organizmu. Unikanie obgryzania paznokci i skórek wokół nich jest również istotne, ponieważ takie nawyki mogą prowadzić do powstawania mikrourazów, przez które łatwo wnika wirus HPV.
Wzmacnianie ogólnej odporności organizmu jest kolejnym filarem profilaktyki. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które pozytywnie wpływają na funkcjonowanie układu immunologicznego. Silny układ odpornościowy jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym te wywoływane przez HPV, zanim zdążą one spowodować widoczne zmiany skórne.
Co zrobić gdy kurzajka już się pojawi na naszej skórze
Gdy na skórze pojawi się kurzajka, zazwyczaj pojawia się pytanie, co dalej i jak sobie z nią poradzić. Chociaż wiele kurzajek może samoistnie zniknąć po pewnym czasie, zwłaszcza u dzieci, to jednak często wymagają one interwencji, aby przyspieszyć proces gojenia, zapobiec rozprzestrzenianiu się infekcji lub po prostu ze względów estetycznych. Istnieje kilka ścieżek postępowania, od domowych metod po profesjonalne zabiegi medyczne.
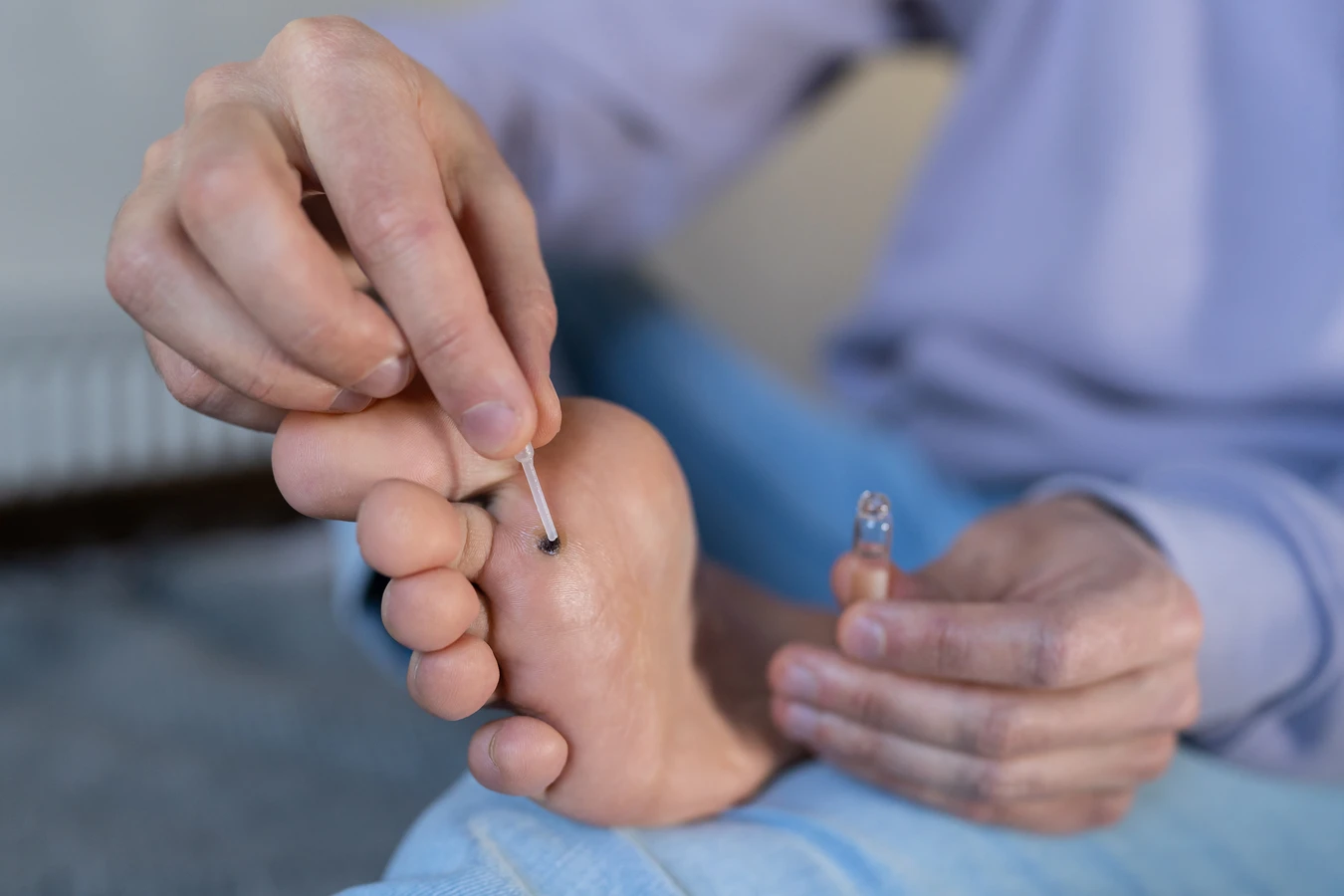
Pierwszym krokiem, który wiele osób podejmuje, jest próba samodzielnego leczenia kurzajki w domu. Na rynku dostępne są różnego rodzaju preparaty bez recepty, takie jak:
- Płyny i maści z kwasem salicylowym lub mocznikiem, które działają złuszczająco i pomagają usunąć warstwy kurzajki.
- Plastry z substancjami aktywnymi, które również pomagają w usunięciu zmiany.
- Preparaty na bazie azotu, które zamrażają kurzajkę, powodując jej obumarcie.
Należy jednak pamiętać, że stosowanie tych metod wymaga ostrożności i precyzji, aby nie uszkodzić otaczającej, zdrowej skóry. Samodzielne usuwanie kurzajek, zwłaszcza tych w trudnodostępnych miejscach lub jeśli towarzyszy im ból, może być ryzykowne.
W przypadku trudniejszych do leczenia kurzajek, tych nawracających, licznych lub zlokalizowanych w wrażliwych miejscach, zaleca się konsultację z lekarzem dermatologiem. Lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak:
- Krioterapia polegająca na wymrażaniu kurzajki ciekłym azotem.
- Elektrokoagulacja, czyli wypalanie zmiany prądem.
- Laserowe usuwanie kurzajek.
- Terapia fotodynamiczna.
- W niektórych przypadkach, lekarz może zastosować miejscowe leczenie lekami o działaniu przeciwwirusowym lub immunomodulującym.
Decyzja o wyborze metody leczenia powinna być podjęta po konsultacji z lekarzem, który oceni rodzaj, wielkość i lokalizację kurzajki, a także stan zdrowia pacjenta. Ważne jest, aby nie bagatelizować problemu, ponieważ nieleczone kurzajki mogą się rozprzestrzeniać i stanowić źródło zakażenia dla innych osób.