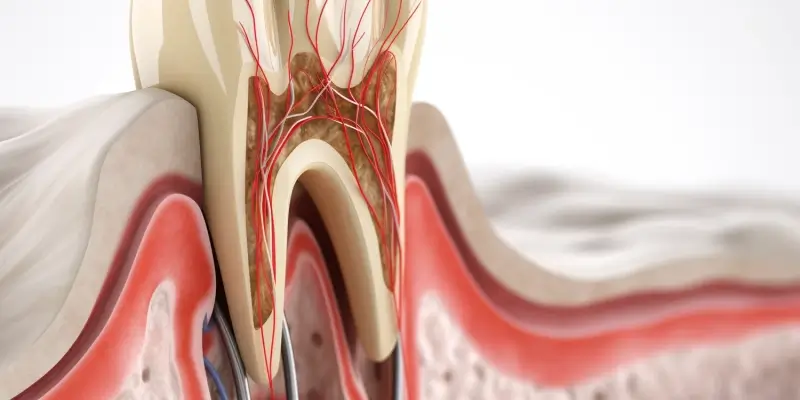
Decyzja o wszczepieniu implantów stomatologicznych to krok ku odzyskaniu pełnego uśmiechu i komfortu podczas jedzenia. Jednakże, jak każda procedura medyczna, implanty zębowe wiążą się z pewnymi ograniczeniami i przeciwwskazaniami, które należy szczegółowo omówić z lekarzem stomatologiem. Zrozumienie tych czynników jest kluczowe dla zapewnienia bezpieczeństwa pacjenta oraz długoterminowego sukcesu leczenia. W tym artykule przyjrzymy się najważniejszym informacjom dotyczącym przeciwwskazań do wszczepienia implantów, abyś mógł podjąć świadomą decyzję.
Przed przystąpieniem do zabiegu implantacji, niezbędna jest dokładna ocena stanu zdrowia pacjenta. Stomatolog musi wziąć pod uwagę nie tylko stan jamy ustnej, ale również ogólny stan organizmu. Istnieje szereg schorzeń i czynników, które mogą stanowić przeciwwskazanie do implantacji implantów, zarówno względne, jak i bezwzględne. Ignorowanie tych kwestii może prowadzić do powikłań, niepowodzenia leczenia, a nawet zagrożenia dla zdrowia pacjenta. Dlatego tak ważna jest szczera rozmowa z lekarzem i przedstawienie mu pełnej historii medycznej.
Celem niniejszego artykułu jest kompleksowe przedstawienie zagadnienia implanty przeciwwskazania najważniejsze informacje, które pomogą pacjentom zrozumieć potencjalne ryzyko i przygotować się do konsultacji. Skupimy się na kluczowych aspektach, które mogą wpłynąć na kwalifikację do zabiegu oraz na to, jak radzić sobie z potencjalnymi wyzwaniami.
Kiedy implanty zębowe nie są najlepszym rozwiązaniem dla pacjenta
Nie każda osoba, która marzy o uzupełnieniu braków w uzębieniu za pomocą implantów stomatologicznych, może zostać zakwalifikowana do tego typu leczenia. Istnieje szereg czynników, które mogą sprawić, że implanty zębowe nie będą najlepszym rozwiązaniem dla danego pacjenta. Kluczowe jest indywidualne podejście i szczegółowa diagnostyka przeprowadzona przez doświadczonego stomatologa. Wśród najczęściej wymienianych przeciwwskazań znajdują się poważne choroby ogólnoustrojowe, które mogą wpływać na proces gojenia i integrację implantu z kością.
Choroby takie jak niekontrolowana cukrzyca, poważne choroby układu krążenia, czy zaburzenia krzepnięcia krwi, mogą znacząco zwiększyć ryzyko powikłań. W przypadku cukrzycy, podwyższony poziom cukru we krwi może utrudniać gojenie się ran, a także zwiększać podatność na infekcje. Pacjenci z problemami kardiologicznymi mogą wymagać specjalnych środków ostrożności, a w niektórych przypadkach zabieg implantacji może być niewskazany ze względu na ryzyko związane ze stosowaniem znieczulenia czy obciążeniem organizmu. Zaburzenia krzepnięcia krwi mogą prowadzić do nadmiernego krwawienia podczas i po zabiegu, co również stanowi poważne ryzyko.
Ważną kwestię stanowią również choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy. Mogą one wpływać na układ odpornościowy i procesy regeneracyjne organizmu, co potencjalnie może wpłynąć na powodzenie integracji implantu z kością. Ponadto, niektóre choroby nowotworowe oraz przebyte terapie onkologiczne, zwłaszcza radioterapia w okolicy głowy i szyi, mogą prowadzić do zmian w tkankach kostnych i miękkich, utrudniając lub uniemożliwiając wszczepienie implantów. W takich przypadkach konieczna jest konsultacja z lekarzem onkologiem i szczegółowa ocena stanu pacjenta.
Wpływ chorób przyzębia na możliwość wszczepienia implantów
Jednym z najczęściej występujących czynników, który stanowi poważne przeciwwskazanie do implantacji, są zaawansowane choroby przyzębia, czyli paradontoza. Stan zapalny i uszkodzenie tkanek otaczających zęby, które charakteryzują te schorzenia, stwarzają środowisko niekorzystne dla powodzenia leczenia implantologicznego. Brak odpowiedniego stanu higieny jamy ustnej oraz obecność aktywnego stanu zapalnego w przyzębiu to prosta droga do niepowodzenia zabiegu, a nawet utraty wszczepionych implantów.
Paradontoza prowadzi do utraty kości wokół zębów, co jest kluczowym elementem utrzymującym implant. Jeśli kość jest już w znacznym stopniu zdegradowana, implant nie będzie miał wystarczającego podparcia, aby prawidłowo się zintegrować i funkcjonować. Ponadto, obecność bakterii paradontopatogennych w tkankach przyzębia może zainfekować miejsce wszczepienia implantu, prowadząc do periimplantitis – stanu zapalnego wokół implantu, który może skutkować jego utratą. Jest to proces analogiczny do progresji paradontozy, ale dotyczy struktur wokół implantu.
Dlatego tak istotne jest, aby przed planowanym zabiegiem implantacji, pacjent przeszedł kompleksowe leczenie chorób przyzębia. Obejmuje ono profesjonalne oczyszczenie zębów z kamienia i osadu, instruktaż higieny jamy ustnej oraz, w razie potrzeby, bardziej zaawansowane procedury chirurgiczne. Tylko po uzyskaniu stabilizacji stanu przyzębia i zapewnieniu pacjentowi umiejętności utrzymania optymalnej higieny, można rozważać wszczepienie implantów. Zaniedbanie tego etapu jest jednym z najczęstszych błędów prowadzących do komplikacji.
Problemy z układem kostnym jako istotne implanty przeciwwskazania
Stan kości szczęki lub żuchwy jest absolutnie fundamentalny dla powodzenia leczenia implantologicznego. Implant zębowy, aby mógł stabilnie osadzić się i pełnić swoją funkcję, wymaga odpowiedniej ilości i jakości tkanki kostnej. Problemy z układem kostnym, takie jak znaczące zaniki kości, mogą stanowić poważne przeciwwskazanie do wszczepienia implantów lub wymagać zastosowania dodatkowych, bardziej skomplikowanych procedur.
Zaniki kości mogą być spowodowane wieloma czynnikami, w tym długotrwałym brakiem zębów, chorobami przyzębia, urazami, czy osteoporozą. W przypadku, gdy objętość i gęstość kości są niewystarczające do zapewnienia stabilnego osadzenia implantu, konieczne może być przeprowadzenie zabiegów augmentacji kości, takich jak podniesienie dna zatoki szczękowej (sinus lift) lub sterowana regeneracja kości. Te procedury mają na celu odbudowę brakującej tkanki kostnej, co pozwala na późniejsze wszczepienie implantu w odpowiednich warunkach.
Osteoporoza, choć sama w sobie nie jest bezwzględnym przeciwwskazaniem, może stanowić czynnik ryzyka. Osłabiona kość może gorzej integrować się z implantem i być bardziej podatna na złamania. W takich przypadkach lekarz stomatolog może zalecić konsultację z lekarzem prowadzącym, aby ocenić ryzyko i ewentualnie zmodyfikować plan leczenia, na przykład poprzez zastosowanie mniejszych implantów lub rozłożenie obciążenia na większą liczbę implantów. Kluczowe jest również, aby pacjent z osteoporozą informował stomatologa o wszystkich przyjmowanych lekach, w tym bisfosfonatach, które mogą wpływać na proces gojenia kości i zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekroza). Dlatego odpowiednia ocena stanu kości jest jednym z najważniejszych etapów diagnostyki przedimplantologicznej.
Implanty przeciwwskazania najważniejsze informacje dotyczące leków i suplementów
Przyjmowanie niektórych leków i suplementów diety może mieć istotny wpływ na proces leczenia implantologicznego i stanowić przeciwwskazanie do wszczepienia implantów lub wymagać szczególnych środków ostrożności. Z tego powodu niezwykle ważne jest, aby pacjent przed zabiegiem przedstawił lekarzowi dentyście pełną listę wszystkich przyjmowanych preparatów, nawet tych dostępnych bez recepty.
Szczególną uwagę należy zwrócić na leki wpływające na krzepnięcie krwi, takie jak warfaryna, aspiryna czy klopidogrel. Utrzymanie pacjenta na tych lekach podczas zabiegu może zwiększyć ryzyko nadmiernego krwawienia. W takich sytuacjach konieczna jest ścisła współpraca z lekarzem prowadzącym pacjenta, który może zdecydować o czasowym odstawieniu leku, zmianie dawki lub zastosowaniu alternatywnych metod zapobiegania zakrzepom. Podobnie, leki immunosupresyjne, stosowane np. po przeszczepach narządów, mogą osłabiać naturalne mechanizmy obronne organizmu, zwiększając ryzyko infekcji i utrudniając gojenie.
Bisfosfonaty, stosowane w leczeniu osteoporozy i niektórych nowotworów, stanowią odrębną grupę leków, która budzi szczególne obawy w kontekście implantacji. Mogą one zwiększać ryzyko rozwoju martwicy kości szczęki lub żuchwy, zwłaszcza jeśli były przyjmowane dożylnie. Lekarz stomatolog musi dokładnie ocenić historię leczenia bisfosfonatami, czas ich przyjmowania oraz drogę podania, aby ocenić potencjalne ryzyko. W niektórych przypadkach może być konieczne odłożenie zabiegu lub zastosowanie specjalnych protokołów postępowania.
Należy również wspomnieć o suplementach diety. Choć często postrzegane jako nieszkodliwe, niektóre z nich, np. preparaty zawierające wysokie dawki witaminy E, mogą wpływać na krzepnięcie krwi. Zawsze warto poinformować lekarza o wszystkich przyjmowanych suplementach, aby mieć pewność, że nie wpłyną one negatywnie na przebieg leczenia implantologicznego. Dokładne omówienie wszystkich przyjmowanych substancji jest kluczowe dla bezpieczeństwa pacjenta i powodzenia terapii.
Nawracające stany zapalne w jamie ustnej jako implanty przeciwwskazania
Nawracające stany zapalne w obrębie jamy ustnej, niezależnie od ich przyczyn, mogą stanowić istotne przeciwwskazanie do wszczepienia implantów stomatologicznych. Obecność aktywnego lub przewlekłego stanu zapalnego w jamie ustnej tworzy środowisko, które jest niekorzystne dla procesu gojenia i integracji implantu z kością. Bakterie obecne w stanie zapalnym mogą łatwo przenieść się na miejsce wszczepienia, prowadząc do infekcji i komplikacji.
Szczególnie problematyczne są zakażenia wirusowe i grzybicze, takie jak nawracająca opryszczka wargowa (herpes simplex) lub kandydoza jamy ustnej (drożdżyca). Jeśli pacjent cierpi na częste nawroty tych infekcji, istnieje zwiększone ryzyko, że podobny epizod wystąpi po zabiegu implantacji, co może zakłócić proces gojenia i doprowadzić do uszkodzenia tkanek. W takich przypadkach lekarz może zalecić odpowiednie leczenie profilaktyczne przed zabiegiem lub odroczyć decyzję o implantacji do czasu uzyskania stabilnej sytuacji.
Równie ważne są nawracające zapalenia dziąseł i przyzębia, które, jak już wspomniano, są jednymi z głównych przyczyn niepowodzenia leczenia implantologicznego. Jeśli pacjent ma tendencję do szybkiego odkładania się płytki bakteryjnej i kamienia nazębnego, a w konsekwencji do stanów zapalnych, musi wykazać się wyjątkową dbałością o higienę jamy ustnej po zabiegu. W przeciwnym razie ryzyko rozwoju periimplantitis, czyli zapalenia tkanek wokół implantu, jest bardzo wysokie.
W niektórych przypadkach nawracające zapalenia mogą mieć również podłoże autoimmunologiczne lub być związane z niedoborami odporności. W takiej sytuacji niezbędna jest konsultacja z lekarzem specjalistą, który pomoże zdiagnozować przyczynę problemu i wdrożyć odpowiednie leczenie. Dopiero po skutecznym opanowaniu problemu nawracających infekcji i zapewnieniu pacjentowi możliwości utrzymania optymalnej higieny jamy ustnej, można rozważać bezpieczne i skuteczne przeprowadzenie zabiegu implantacji. Zapalenia migdałków, zapalenie zatok, czy inne infekcje w obrębie głowy i szyi również mogą być przeciwwskazaniem względnym i wymagać konsultacji z laryngologiem.
OCP przewoźnika jako czynnik wyłączający odpowiedzialność za szkody
Choć temat OCP przewoźnika nie jest bezpośrednio związany z medycznymi przeciwwskazaniami do wszczepienia implantów stomatologicznych, warto w tym kontekście poruszyć kwestię odpowiedzialności i zabezpieczeń finansowych, które mogą być istotne dla pacjenta. OCP, czyli Odpowiedzialność Cywilna Przewoźnika, jest ubezpieczeniem obowiązkowym dla firm transportowych, które chroni przed roszczeniami związanymi ze szkodami powstałymi podczas przewozu.
W kontekście usług medycznych, takich jak stomatologia, nie mówimy o OCP przewoźnika w tradycyjnym rozumieniu. Natomiast podobne mechanizmy zabezpieczające odpowiedzialność profesjonalistów mogą mieć zastosowanie. Gabinety stomatologiczne, w tym te wykonujące zabiegi implantacji, powinny posiadać odpowiednie ubezpieczenie od odpowiedzialności cywilnej, które chroni zarówno pacjenta, jak i placówkę w przypadku wystąpienia nieprzewidzianych zdarzeń lub błędów medycznych. Jest to kluczowe dla zapewnienia bezpieczeństwa finansowego i prawnego obu stron.
Pacjent powinien upewnić się, że gabinet, w którym planuje poddać się zabiegowi implantacji, posiada ważne ubezpieczenie OC. W przypadku wystąpienia powikłań lub szkody wynikającej z zaniedbania ze strony personelu medycznego, takie ubezpieczenie umożliwia dochodzenie odszkodowania i pokrycie kosztów leczenia lub rehabilitacji. Informacja o posiadaniu ubezpieczenia OC przez placówkę medyczną może być wywieszona w widocznym miejscu lub udostępniona na życzenie pacjenta.
Ważne jest, aby pacjent był świadomy swoich praw i obowiązków. Jeśli podczas leczenia implantologicznego dojdzie do sytuacji, która może być uznana za szkodę medyczną, warto skonsultować się z prawnikiem specjalizującym się w prawie medycznym. Pomoże on ocenić sytuację i doradzić w kwestii ewentualnego dochodzenia roszczeń. Chociaż OCP przewoźnika nie dotyczy implantów, zrozumienie zasad odpowiedzialności cywilnej i ubezpieczeń w kontekście usług medycznych jest kluczowe dla świadomego podejmowania decyzji i ochrony swoich interesów.
Często zadawane pytania dotyczące implantów i ich przeciwwskazań
Wielu pacjentów, rozważających wszczepienie implantów stomatologicznych, ma szereg pytań dotyczących potencjalnych przeciwwskazań i ryzyka związanego z tym zabiegiem. Poniżej przedstawiamy odpowiedzi na najczęściej pojawiające się wątpliwości, aby rozwiać ewentualne obawy i dostarczyć kluczowych informacji.
Czy można wszczepić implanty przy chorobach tarczycy?
Choroby tarczycy, zwłaszcza nieleczone lub źle kontrolowane, mogą wpływać na proces gojenia i metabolizm organizmu. W większości przypadków, po uzyskaniu stabilizacji hormonalnej i pod kontrolą endokrynologa, wszczepienie implantów jest możliwe. Ważne jest, aby poinformować stomatologa o stanie tarczycy i przyjmowanych lekach.
Czy palenie papierosów jest przeciwwskazaniem do implantacji?
Palenie papierosów znacząco zwiększa ryzyko niepowodzenia leczenia implantologicznego. Nikotyna upośledza krążenie krwi, spowalnia gojenie ran i zwiększa podatność na infekcje. Zaleca się rzucenie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji w okresie rekonwalescencji. W niektórych przypadkach lekarz może odmówić wykonania zabiegu u nałogowych palaczy.
Co z alkoholem przed i po zabiegu wszczepienia implantu?
Spożywanie alkoholu przed zabiegiem może wchodzić w interakcje z lekami znieczulającymi i zwiększać ryzyko krwawienia. Po zabiegu alkohol może spowolnić proces gojenia i zwiększyć ryzyko infekcji. Zaleca się unikanie alkoholu na kilka dni przed i po wszczepieniu implantu.
Czy ciąża jest przeciwwskazaniem do implantacji?
Zabiegi implantacji zazwyczaj odracza się do okresu po porodzie i zakończeniu karmienia piersią. Wiąże się to z koniecznością stosowania leków znieczulających i potencjalnym stresem dla organizmu, który w ciąży jest szczególnie wrażliwy. Choć nie ma bezwzględnych przeciwwskazań, zazwyczaj czeka się z tym zabiegiem.
Jakie są przeciwwskazania psychologiczne do implantacji?
Choć rzadko brane pod uwagę, silny lęk przed zabiegami stomatologicznymi (dentofobia) może stanowić wyzwanie. W takich przypadkach ważne jest otwarcie porozmawianie z lekarzem o swoich obawach. Istnieją różne metody radzenia sobie ze stresem, w tym sedacja wziewna lub farmakologiczna, które mogą pomóc pacjentowi przejść przez zabieg komfortowo.