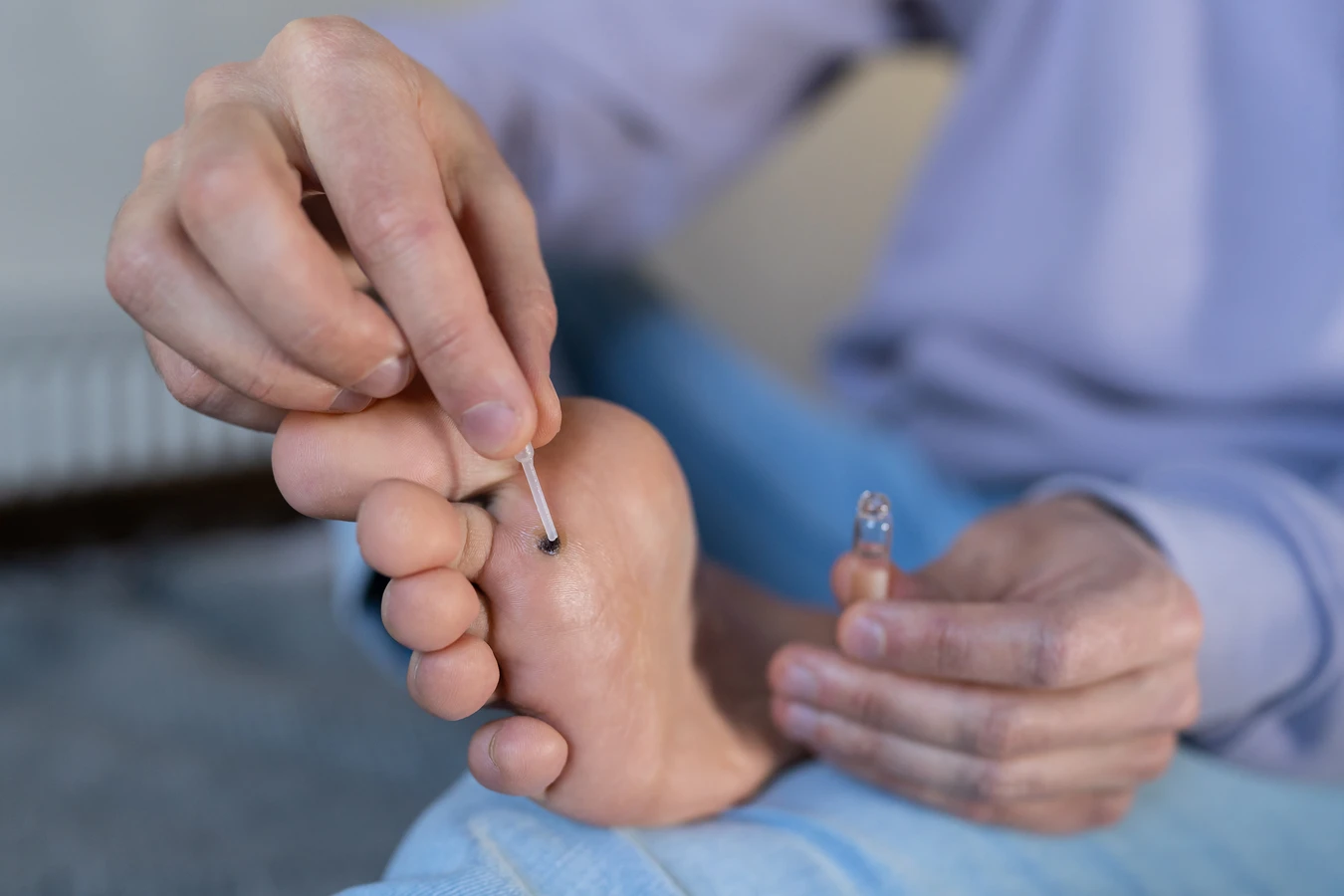
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony, a do zakażenia dochodzi najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których wirus przetrwał. Kurzajki mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach, stopach, twarzy i narządach płciowych. Ich wygląd jest bardzo zróżnicowany, co może utrudniać ich rozpoznanie, zwłaszcza w początkowej fazie rozwoju. Mogą przybierać formę małych, szorstkich grudek, często z czarnymi punkcikami widocznymi wewnątrz – są to zatkane naczynia krwionośne. Mogą być pojedyncze lub występować w skupiskach, tworząc tzw. grupy kurzajek. Niektóre rodzaje brodawek, jak te na stopach (kurzajki podeszwowe), mogą być płaskie i wrośnięte w skórę, sprawiając ból podczas chodzenia. Inne, jak te na dłoniach, mogą być bardziej wypukłe i przypominać kalafior. Ważne jest, aby nie mylić kurzajek z innymi zmianami skórnymi, takimi jak znamiona, pieprzyki czy nowotwory skóry, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Rozpoznanie kurzajek opiera się głównie na ich charakterystycznym wyglądzie i lokalizacji. Zazwyczaj są twarde, nierówne w dotyku i mogą być lekko bolesne przy ucisku. Kolor kurzajki może być zbliżony do koloru otaczającej skóry, ale czasem przybiera odcień lekko szary, brązowy lub nawet czarny. Kluczową cechą, która często pozwala odróżnić kurzajkę od innych zmian, są wspomniane wcześniej czarne punkciki, które są wynikiem zakrzepnięcia drobnych naczyń krwionośnych wewnątrz brodawki. Wirus HPV, który jest przyczyną powstawania kurzajek, może przetrwać na powierzchniach takich jak podłogi w miejscach publicznych (np. baseny, siłownie), ręczniki, czy narzędzia do manicure. Czas inkubacji od momentu zakażenia do pojawienia się widocznej kurzajki może być różny, od kilku tygodni do nawet kilku miesięcy. Skóra uszkodzona, na przykład przez drobne skaleczenia lub otarcia, jest bardziej podatna na infekcję wirusem HPV. Dlatego też dzieci, które często bawią się na zewnątrz i mają skłonność do zadrapań, są częściej narażone na rozwój kurzajek.
Zrozumienie, czym są kurzajki, jest pierwszym krokiem do skutecznego radzenia sobie z nimi. Są to łagodne zmiany skórne, ale mogą być nieestetyczne, powodować dyskomfort, a nawet ból, zwłaszcza gdy umiejscowią się w miejscach narażonych na ucisk. Wirus HPV, który je wywołuje, jest bardzo powszechny, a wiele osób jest jego nosicielami bez objawów. Zakażenie zazwyczaj następuje w wyniku bezpośredniego kontaktu, ale może też odbywać się pośrednio. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, dlatego należy unikać ich dotykania i drapania, aby nie rozprzestrzeniać wirusa na inne części ciała lub na inne osoby. Właściwa identyfikacja kurzajek, często przez lekarza, pozwala na dobranie odpowiedniej metody leczenia i zapobieganie ich nawrotom lub rozprzestrzenianiu się.
Przyczyny powstawania kurzajek i czynniki sprzyjające zakażeniu
Główną i jedyną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Istnieje ponad 100 typów tego wirusa, a niektóre z nich specyficznie atakują komórki naskórka, powodując jego nieprawidłowy wzrost i tworzenie się charakterystycznych zmian. Zakażenie wirusem HPV jest bardzo powszechne. Do transmisji dochodzi najczęściej poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, która ma aktywne kurzajki. Możliwe jest również zakażenie pośrednie, poprzez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych (np. baseny, szatnie, sale gimnastyczne), wspólne ręczniki, obuwie czy nawet przez drobne przedmioty, jeśli wirus na nich przetrwał. Okres inkubacji od momentu zakażenia do pojawienia się widocznej kurzajki może być długi, od kilku tygodni do nawet kilku miesięcy, co sprawia, że trudno często jednoznacznie określić źródło infekcji.
Istnieje szereg czynników, które mogą zwiększać ryzyko zakażenia wirusem HPV i tym samym sprzyjać powstawaniu kurzajek. Osłabiony układ odpornościowy jest jednym z kluczowych czynników. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub po prostu z powodu wieku (dzieci i osoby starsze), są bardziej podatne na infekcje wirusowe, w tym HPV. Uszkodzenia skóry, takie jak drobne skaleczenia, zadrapania, pęknięcia naskórka, stanowią bramę dla wirusa do wniknięcia do organizmu. Dlatego kurzajki często pojawiają się w miejscach, gdzie skóra jest narażona na urazy, na przykład na dłoniach i stopach. Wilgotne środowisko również sprzyja namnażaniu się wirusa i ułatwia jego transmisję. Baseny, sauny, siłownie, a także noszenie nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, stwarzają idealne warunki do rozwoju kurzajek, szczególnie na stopach.
Warto również wspomnieć o pewnych rodzajach aktywności, które zwiększają ryzyko kontaktu z wirusem HPV. Chodzenie boso w miejscach publicznych, takich jak plaże, baseny czy szatnie, jest jednym z głównych sposobów przenoszenia się wirusa. Wspólne korzystanie z ręczników, narzędzi do pielęgnacji ciała, a nawet podawanie sobie przedmiotów, może prowadzić do zakażenia. Dzieci, ze względu na swój styl życia i często mniejszą świadomość higieniczną, są bardziej podatne na zakażenie kurzajkami. Sam fakt posiadania kurzajek zwiększa ryzyko ich rozprzestrzeniania się po ciele, poprzez dotykanie i drapanie zmian, co przenosi wirusa na inne obszawy skóry.
- Bezpośredni kontakt z zainfekowaną skórą.
- Kontakt z przedmiotami zanieczyszczonymi wirusem HPV (np. ręczniki, podłogi).
- Osłabiony układ odpornościowy organizmu.
- Drobne uszkodzenia naskórka (skaleczenia, otarcia).
- Wilgotne środowisko (baseny, sauny, nadmierne pocenie się).
- Chodzenie boso w miejscach publicznych.
- Drapanie lub dotykanie istniejących kurzajek.
Zrozumienie tych przyczyn i czynników ryzyka jest kluczowe dla profilaktyki i zapobiegania rozwojowi kurzajek. Dbanie o higienę, unikanie kontaktu z potencjalnie zakażonymi powierzchniami, utrzymywanie zdrowego układu odpornościowego i ochrona skóry przed uszkodzeniami to podstawowe działania, które mogą zminimalizować ryzyko infekcji wirusem HPV.
Rodzaje kurzajek i ich charakterystyczne objawy na ciele
Kurzajki, choć wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w różnych miejscach na ciele, co prowadzi do ich klasyfikacji na kilka głównych typów. Każdy z nich ma swoje specyficzne cechy, które pozwalają na ich rozpoznanie. Najczęściej spotykanym rodzajem są kurzajki zwykłe, znane również jako brodawki zwykłe. Zazwyczaj pojawiają się na dłoniach, palcach, łokciach i kolanach. Mają szorstką, nierówną powierzchnię, często przypominającą kalafior. Mogą być pojedyncze lub występować w grupach. Ich kolor jest zazwyczaj zbliżony do koloru skóry, ale mogą być też lekko ciemniejsze. Wewnątrz nich często widoczne są drobne, czarne punkciki, które są zatkanymi naczynkami krwionośnymi, co jest charakterystycznym objawem dla wielu typów kurzajek.
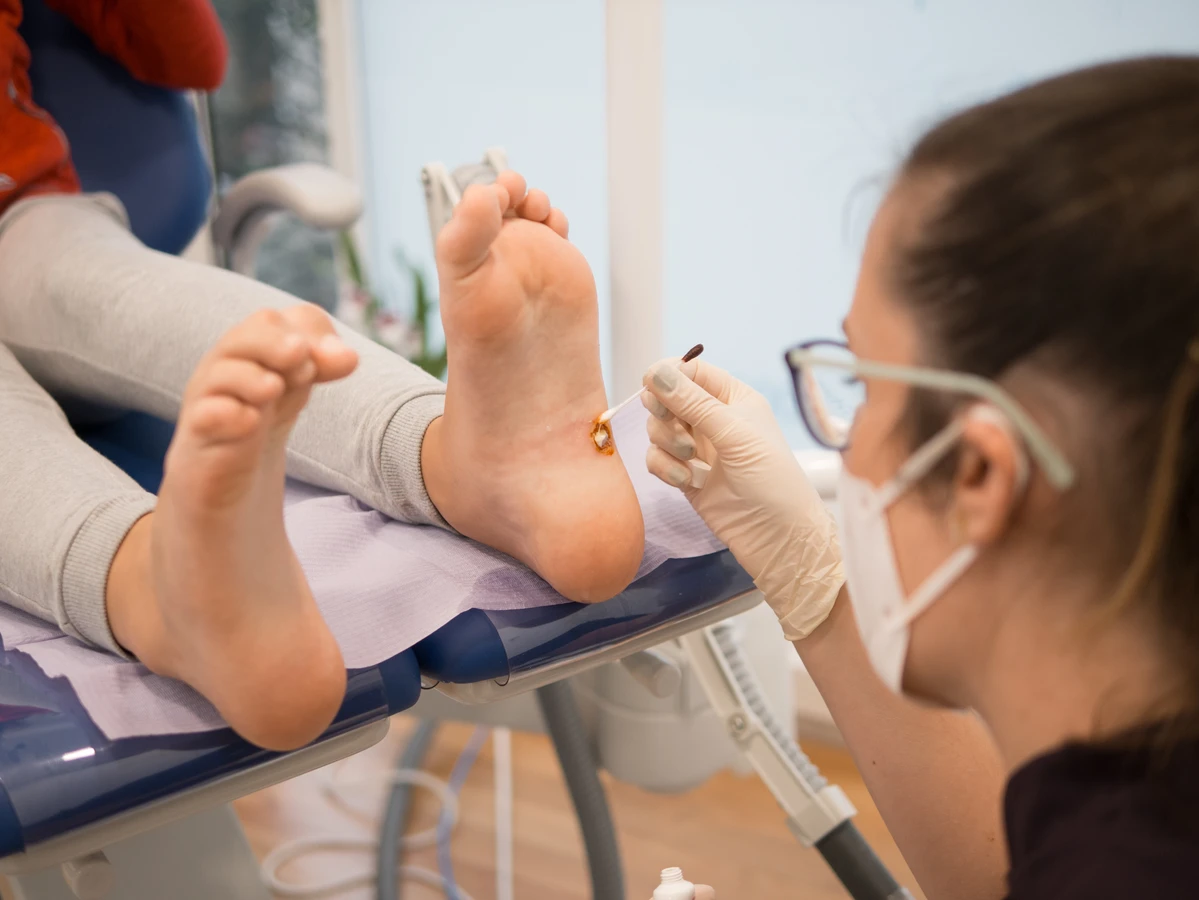
Kolejnym częstym typem są kurzajki podeszwowe, które lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często są spłaszczone i wrośnięte głęboko w skórę. Mogą być bardzo bolesne, utrudniając chodzenie. Ich powierzchnia jest również szorstka, a obecność czarnych punktów jest widoczna, choć czasami mogą być przykryte warstwą zrogowaciałego naskórka. Kurzajki płaskie zazwyczaj występują na twarzy, dłoniach i ramionach. Mają płaski, gładki wierzch i są mniejsze od kurzajek zwykłych. Mogą pojawiać się pojedynczo lub w większych grupach, tworząc linie lub skupiska. Ich kolor jest zazwyczaj jasny, zbliżony do koloru skóry, co sprawia, że mogą być mniej widoczne.
Brodawki nitkowate to kolejny rodzaj kurzajek, które charakteryzują się podłużnym, nitkowatym kształtem. Najczęściej pojawiają się na twarzy, szczególnie wokół ust, nosa i oczu. Są zazwyczaj cielistego koloru i szybko rosną. Kurzajki mozaikowe to grupy drobnych kurzajek, które zrastają się ze sobą, tworząc większe, nieregularne ognisko. Często pojawiają się na stopach lub dłoniach. Warto również wspomnieć o kurzajkach płciowych, które są przenoszone drogą płciową i pojawiają się w okolicy narządów płciowych. Są one wywoływane przez inne typy wirusa HPV niż te powodujące kurzajki na skórze i wymagają odrębnego leczenia oraz diagnostyki, często w porozumieniu z lekarzem.
- Kurzajki zwykłe szorstkie, kalafiorowate, często na dłoniach i palcach.
- Kurzajki podeszwowe bolesne, wrośnięte w skórę stóp, z czarnymi punktami.
- Kurzajki płaskie gładkie, małe, często na twarzy i dłoniach, mogą tworzyć linie.
- Brodawki nitkowate cienkie, wydłużone, szybko rosnące, zazwyczaj na twarzy.
- Kurzajki mozaikowe skupiska drobnych brodawek tworzące większe zmiany.
- Kurzajki anogenitalne (kłykciny kończyste) specyficzne zmiany w okolicy narządów płciowych.
Rozpoznanie konkretnego typu kurzajki jest ważne, ponieważ może wpływać na wybór metody leczenia. Niektóre typy są bardziej uporczywe i trudniejsze do usunięcia niż inne. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, jej pochodzenia lub sposobu leczenia, zawsze należy skonsultować się z lekarzem dermatologiem, który postawi właściwą diagnozę i zaleci odpowiednią terapię.
Kiedy należy udać się po pomoc do lekarza specjalisty
Chociaż wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza specjalisty jest absolutnie konieczna. Przede wszystkim, jeśli nie masz pewności, czy zmiana skórna jest faktycznie kurzajką, powinieneś skonsultować się z dermatologiem. Istnieje wiele innych schorzeń skórnych, które mogą imitować kurzajki, a błędna diagnoza i niewłaściwe leczenie mogą pogorszyć stan lub doprowadzić do powikłań. Szczególnie niepokojące powinny być zmiany, które szybko rosną, zmieniają kolor, krwawią, swędzą lub są bardzo bolesne. Mogą one świadczyć o czymś więcej niż tylko o łagodnej infekcji wirusowej.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych w miejscach wrażliwych lub trudnodostępnych. Kurzajki na twarzy, w okolicach narządów płciowych lub na błonach śluzowych wymagają profesjonalnej oceny i leczenia, ponieważ nieprawidłowe próby samodzielnego usunięcia mogą prowadzić do blizn, infekcji lub dalszego rozprzestrzeniania się wirusa. Osoby z cukrzycą lub problemami z krążeniem również powinny unikać samodzielnego leczenia kurzajek, zwłaszcza na stopach. Uszkodzenia skóry w tych grupach pacjentów goją się wolniej i są bardziej podatne na infekcje, co może prowadzić do poważnych komplikacji, takich jak owrzodzenia czy nawet martwica.
Jeśli kurzajki są liczne, uporczywe i nie reagują na dostępne metody leczenia, konieczna jest konsultacja lekarska. Czasami wirus HPV jest szczególnie oporny na terapię, a lekarz może zaproponować bardziej zaawansowane metody leczenia, takie jak krioterapia ciekłym azotem, laserowe usuwanie brodawek, elektrokoagulacja lub zastosowanie silniejszych leków na receptę. W przypadku nawracających kurzajek, lekarz może również zlecić badania w celu oceny stanu układu odpornościowego pacjenta i poszukać ewentualnych czynników sprzyjających przewlekłym infekcjom. Ważne jest również, aby pamiętać o profilaktyce. Lekarz może doradzić, jak zapobiegać nawrotom i rozprzestrzenianiu się wirusa.
- Brak pewności co do diagnozy zmiany skórnej.
- Szybki wzrost, zmiana koloru, krwawienie lub ból towarzyszący kurzajce.
- Kurzajki zlokalizowane na twarzy, w okolicach intymnych lub na błonach śluzowych.
- Obecność cukrzycy lub problemów z krążeniem u pacjenta.
- Liczne, uporczywe kurzajki, które nie reagują na domowe metody leczenia.
- Nawracające infekcje wirusem HPV.
- W przypadku wątpliwości co do sposobu leczenia lub możliwości wystąpienia blizn.
Nie należy zwlekać z wizytą u specjalisty, gdy pojawią się jakiekolwiek niepokojące objawy lub gdy samodzielne próby leczenia nie przynoszą rezultatów. Wczesna diagnoza i odpowiednio dobrana terapia mogą zapobiec wielu problemom i przyspieszyć proces zdrowienia.
Skuteczne metody leczenia kurzajek dostępne w gabinecie lekarza
Gdy domowe sposoby okazują się niewystarczające lub gdy kurzajki są szczególnie uporczywe, warto rozważyć profesjonalne metody leczenia dostępne w gabinecie lekarza dermatologa. Jedną z najczęściej stosowanych i bardzo skutecznych metod jest krioterapia, czyli wymrażanie brodawek ciekłym azotem. Zabieg polega na aplikacji bardzo zimnego czynnika na kurzajkę, co powoduje zniszczenie zainfekowanych komórek. Po zabiegu tworzy się pęcherz, a następnie kurzajka odpada. Metoda ta jest zazwyczaj szybka i stosunkowo mało bolesna, choć może wymagać kilku powtórzeń w odstępach kilku tygodni. Po zabiegu należy dbać o higienę miejsca leczonego, aby uniknąć infekcji.
Inną popularną i skuteczną metodą jest laserowe usuwanie brodawek. Wykorzystuje się do tego wiązkę lasera, która precyzyjnie niszczy tkankę kurzajki. Laseroterapia pozwala na dokładne usunięcie zmiany i minimalizuje ryzyko blizn, co jest szczególnie ważne w przypadku kurzajek zlokalizowanych w widocznych miejscach. Zabieg zazwyczaj wykonuje się w znieczuleniu miejscowym. Po jego wykonaniu skóra może być lekko zaczerwieniona i obrzęknięta, ale zazwyczaj szybko dochodzi do pełnego zagojenia. Ta metoda jest często wybierana w przypadku większych lub głębiej osadzonych brodawek.
Elektrokoagulacja, czyli wypalanie brodawek prądem elektrycznym, to kolejna opcja leczenia, która jest stosowana od wielu lat. Zabieg polega na zniszczeniu tkanki kurzajki za pomocą wysokiej temperatury generowanej przez prąd elektryczny. Jest to metoda skuteczna, ale może pozostawić niewielką bliznę. Lekarz wykorzystuje specjalne elektrody, aby precyzyjnie usunąć zmianę. Podobnie jak w przypadku innych zabiegów, konieczne jest zachowanie odpowiedniej higieny pooperacyjnej.
W niektórych przypadkach lekarz może zastosować również metody farmakologiczne, które są silniejsze niż preparaty dostępne bez recepty. Mogą to być specjalne roztwory lub maści zawierające kwasy (np. kwas salicylowy, kwas trójchlorooctowy) w wyższym stężeniu, które są aplikowane bezpośrednio na kurzajkę. Czasem stosuje się również immunoterapię, polegającą na stymulowaniu układu odpornościowego pacjenta do walki z wirusem HPV. Może to obejmować podawanie leków doustnych lub miejscowych, które mają na celu wzmocnienie odpowiedzi immunologicznej organizmu przeciwko wirusowi.
- Krioterapia (wymrażanie ciekłym azotem).
- Laserowe usuwanie brodawek za pomocą wiązki lasera.
- Elektrokoagulacja (wypalanie prądem elektrycznym).
- Zastosowanie silniejszych preparatów kwasowych na receptę.
- Immunoterapia stymulująca układ odpornościowy do walki z wirusem.
- Chirurgiczne wycięcie kurzajki w trudnych przypadkach.
- Terapia fotodynamiczna.
Wybór najlepszej metody leczenia zależy od wielu czynników, takich jak rodzaj, wielkość i lokalizacja kurzajki, a także indywidualne cechy pacjenta, w tym jego stan zdrowia ogólnego i reakcja na wcześniejsze terapie. Lekarz dermatolog jest w stanie najlepiej ocenić sytuację i zaproponować optymalne rozwiązanie terapeutyczne, które zapewni skuteczność i zminimalizuje ryzyko powikłań.
Profilaktyka i zapobieganie nawrotom kurzajek w przyszłości
Choć całkowite uniknięcie kontaktu z wirusem HPV, który wywołuje kurzajki, jest trudne ze względu na jego powszechność, istnieją skuteczne metody profilaktyki, które mogą znacznie zmniejszyć ryzyko zakażenia i zapobiec nawrotom już istniejących zmian. Kluczową rolę odgrywa utrzymanie dobrej higieny osobistej. Regularne mycie rąk, zwłaszcza po kontakcie z miejscami publicznymi, jest podstawowym krokiem w zapobieganiu rozprzestrzenianiu się wirusów. Należy unikać dotykania lub drapania istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne części ciała lub do zakażenia innych osób. Jeśli kurzajka jest na stopie, noszenie obuwia ochronnego w miejscach publicznych, takich jak baseny, siłownie czy szatnie, jest niezwykle ważne. Zapobiega to bezpośredniemu kontaktowi stóp z wirusem obecnym na podłogach.
Wspieranie naturalnej odporności organizmu jest kolejnym ważnym elementem profilaktyki. Silny układ odpornościowy jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym HPV. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie stresu to czynniki, które przyczyniają się do wzmocnienia odporności. Osoby z obniżoną odpornością powinny szczególną uwagę zwracać na te aspekty, ponieważ są one bardziej podatne na rozwój kurzajek i ich nawroty. Dbanie o skórę, utrzymywanie jej w dobrej kondycji i szybkie leczenie wszelkich uszkodzeń, takich jak skaleczenia czy otarcia, również zmniejsza ryzyko wniknięcia wirusa do organizmu. Stosowanie kremów nawilżających może pomóc w utrzymaniu bariery ochronnej skóry.
Po skutecznym wyleczeniu kurzajek, ważne jest, aby nadal stosować się do zasad profilaktyki, aby zapobiec ich nawrotom. Czasami wirus HPV może pozostać w organizmie w stanie uśpienia i reaktywować się w sprzyjających warunkach, na przykład przy osłabieniu odporności. Dlatego też regularne kontrolowanie skóry pod kątem pojawienia się nowych zmian i szybkie reagowanie na nie jest kluczowe. W przypadku nawracających kurzajek, lekarz może zalecić dodatkowe metody profilaktyki lub terapie wzmacniające odporność. Warto pamiętać, że profilaktyka jest procesem ciągłym i wymaga konsekwencji w codziennych nawykach.
- Zachowanie wysokiej higieny osobistej, zwłaszcza częste mycie rąk.
- Unikanie dotykania, drapania i rozdrapywania kurzajek.
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia (baseny, sauny).
- Wzmacnianie ogólnej odporności organizmu poprzez zdrowy tryb życia.
- Szybkie leczenie wszelkich uszkodzeń skóry i dbanie o jej nawilżenie.
- Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie.
- Regularne kontrolowanie skóry pod kątem pojawienia się nowych zmian.
Stosowanie się do powyższych zaleceń może znacząco pomóc w uniknięciu nieprzyjemnych kurzajek i cieszeniu się zdrową skórą przez długi czas. Pamiętaj, że nawet po wyleczeniu, wirus HPV może przetrwać w organizmie, dlatego czujność i stosowanie zasad profilaktyki są nadal ważne.