Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które potrafią pojawić się niespodziewanie i przysporzyć wielu zmartwień. Zrozumienie ich genezy jest kluczowe dla skutecznego zapobiegania i leczenia. Głównym winowajcą odpowiedzialnym za powstawanie tych nieestetycznych zmian jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus).
Wirus HPV jest niezwykle rozpowszechniony i istnieje ponad sto jego typów. Niektóre z nich wywołują łagodne zmiany skórne, takie jak kurzajki, podczas gdy inne mogą być odpowiedzialne za poważniejsze problemy zdrowotne, w tym nowotwory. Zakażenie wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z zakażonymi powierzchniami, takimi jak podłogi w publicznych prysznicach, basenach czy siłowniach. Wirus preferuje wilgotne i ciepłe środowiska, co sprzyja jego przetrwaniu i namnażaniu.
Okres inkubacji wirusa może być różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus wnika w naskórek, namnaża się i powoduje niekontrolowany wzrost komórek skóry, co manifestuje się jako widoczna brodawka. Lokalizacja kurzajek jest bardzo zróżnicowana. Najczęściej pojawiają się na dłoniach, stopach, łokciach, kolanach, a także w okolicach intymnych (gdzie przybierają inną formę i są leczone inaczej). Rozpoznanie kurzajki zazwyczaj nie stanowi problemu dla lekarza – charakteryzują się one szorstką, nierówną powierzchnią, często mają ciemniejsze punkty w środku (rozszerzone naczynia krwionośne) i mogą być bolesne, szczególnie te zlokalizowane na podeszwach stóp (tzw. kurzajki podeszwowe).
Warto podkreślić, że układ odpornościowy zdrowego człowieka jest w stanie zwalczyć wirusa HPV. U niektórych osób, zwłaszcza u dzieci i osób z osłabioną odpornością, kurzajki mogą ustępować samoistnie po pewnym czasie. Jednak w wielu przypadkach wymagają one interwencji medycznej, aby zapobiec ich rozprzestrzenianiu się i uniknąć dyskomfortu.
Główne przyczyny powstawania kurzajek i czynniki ryzyka zakażenia
Zrozumienie, od czego powstają kurzajki, wiąże się z dokładniejszym przyjrzeniem się mechanizmom przenoszenia wirusa HPV. Jak wspomniano, kluczową rolę odgrywa bezpośredni kontakt fizyczny z osobą zakażoną. Dotyk zainfekowanej skóry, nawet jeśli nie widać na niej widocznych zmian, może prowadzić do przeniesienia wirusa. Wirus HPV jest bardzo zaraźliwy, co oznacza, że niewielka ilość wirusa wystarczy, by doszło do infekcji.
Oprócz bezpośredniego kontaktu, istotną rolę odgrywa również autoinokulacja, czyli samoinfekcja. Polega ona na przenoszeniu wirusa z jednej części ciała na inną. Na przykład, drapanie kurzajki może spowodować rozprzestrzenienie się wirusa na inne obszary skóry, prowadząc do powstania nowych zmian. Szczególnie narażone są osoby, które mają tendencję do obgryzania paznokci lub skubania skórek, ponieważ w ten sposób mogą przenosić wirusa z miejsc na skórze do błon śluzowych.
Istnieje szereg czynników, które zwiększają ryzyko zakażenia wirusem HPV i rozwoju kurzajek. Należą do nich:
- Osłabiony układ odpornościowy: Osoby z chorobami autoimmunologicznymi, przyjmujące leki immunosupresyjne po przeszczepach, zakażone wirusem HIV lub po prostu osłabione, są bardziej podatne na infekcje wirusowe, w tym HPV.
- Uszkodzenia skóry: Otwarte rany, skaleczenia, pęknięcia skóry stanowią łatwiejszą drogę wejścia dla wirusa do organizmu.
- Wilgotne środowisko: Miejsca takie jak baseny, sauny, siłownie, szatnie są idealnymi miejscami do rozprzestrzeniania się wirusa.
- Kontakt z osobą zakażoną: Bezpośredni kontakt fizyczny z kimś, kto ma aktywne kurzajki.
- Wiek: Dzieci i młodzież są często bardziej narażone na rozwój kurzajek ze względu na mniej rozwinięty układ odpornościowy i większą skłonność do kontaktu z różnymi powierzchniami.
- Niektóre zawody: Osoby pracujące w wilgotnych środowiskach, np. pracownicy basenów czy saun, mogą być bardziej narażone.
Ważne jest, aby pamiętać, że nosicielstwo wirusa HPV nie zawsze objawia się widocznymi kurzajkami. Niektóre osoby mogą być nosicielami wirusa i przenosić go na innych, nie mając sami żadnych zmian skórnych. To sprawia, że zapobieganie jest tak istotne, zwłaszcza w miejscach publicznych.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
Mechanizm, dzięki któremu wirus HPV wywołuje kurzajki, jest fascynujący i ściśle związany z biologią komórki skóry. Po wniknięciu wirusa do naskórka, zazwyczaj przez mikrouszkodzenie, wirus dociera do warstwy podstawnej naskórka. Tam zaczyna się jego replikacja. Wirus HPV wykorzystuje maszynerię komórkową gospodarza do namnażania swojego materiału genetycznego i produkcji nowych cząstek wirusowych.
Kluczowym aspektem działania wirusa jest jego zdolność do manipulowania cyklem życia komórek naskórka. Komórki naskórka w naturalny sposób dojrzewają i złuszczają się, tworząc barierę ochronną skóry. Wirus HPV zakłóca ten proces, powodując nadmierne i niekontrolowane mnożenie się zainfekowanych komórek. W efekcie dochodzi do przerostu tkanki, który manifestuje się jako widoczna brodawka. Powierzchnia kurzajki staje się grubsza, szorstka i nierówna, ponieważ komórki naskórka tworzą tam bardzo gęste i nieregularne struktury.
Wirus HPV jest również mistrzem w unikaniu wykrycia przez układ odpornościowy. Wiele typów wirusa HPV, które powodują kurzajki, ma tendencję do infekowania tylko górnych warstw naskórka, które są pozbawione naczyń krwionośnych i nerwów. To sprawia, że układ odpornościowy ma ograniczony dostęp do zainfekowanych komórek, co utrudnia skuteczną eliminację wirusa. Dodatkowo, wirus może indukować produkcję białek, które hamują odpowiedź immunologiczną gospodarza.
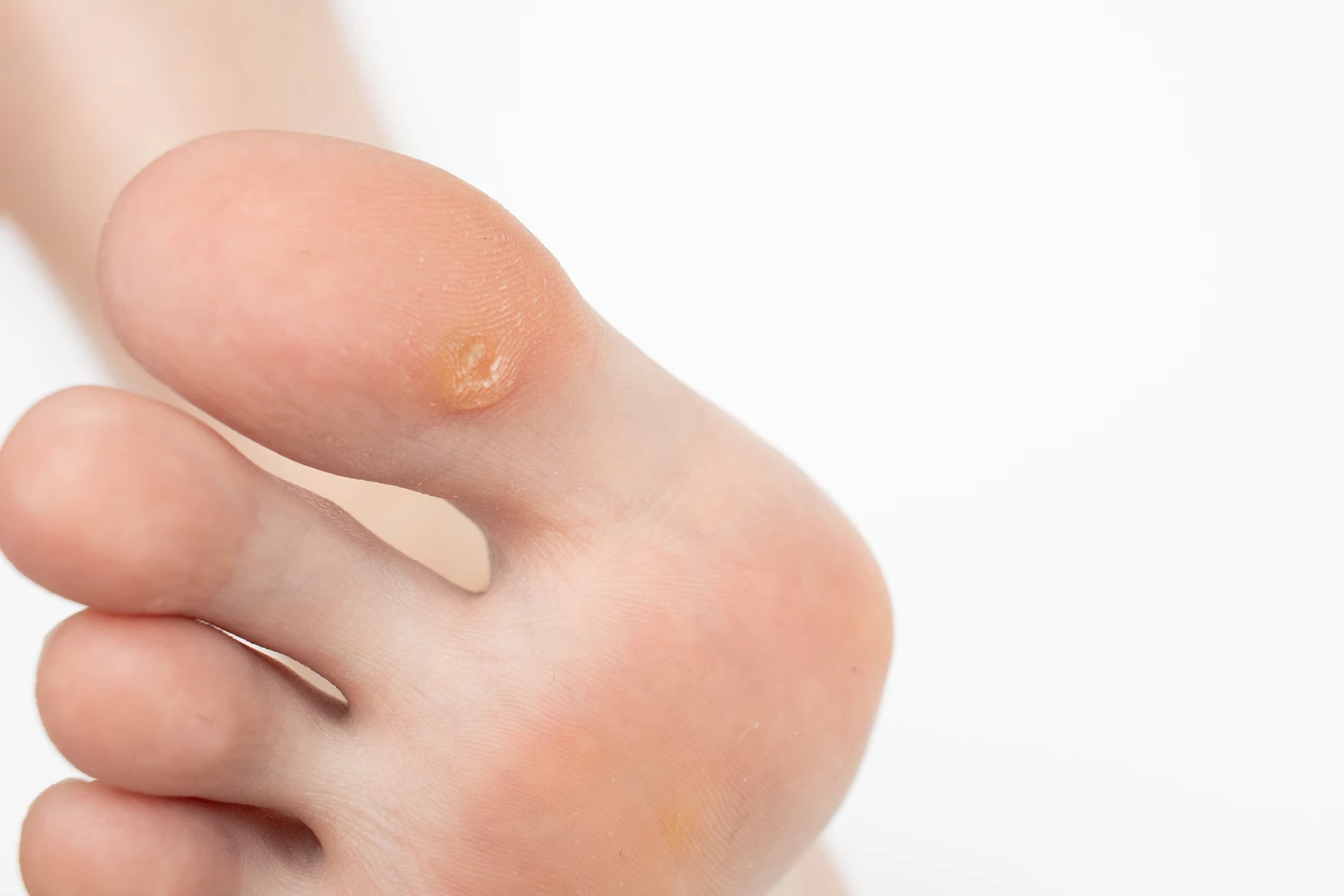
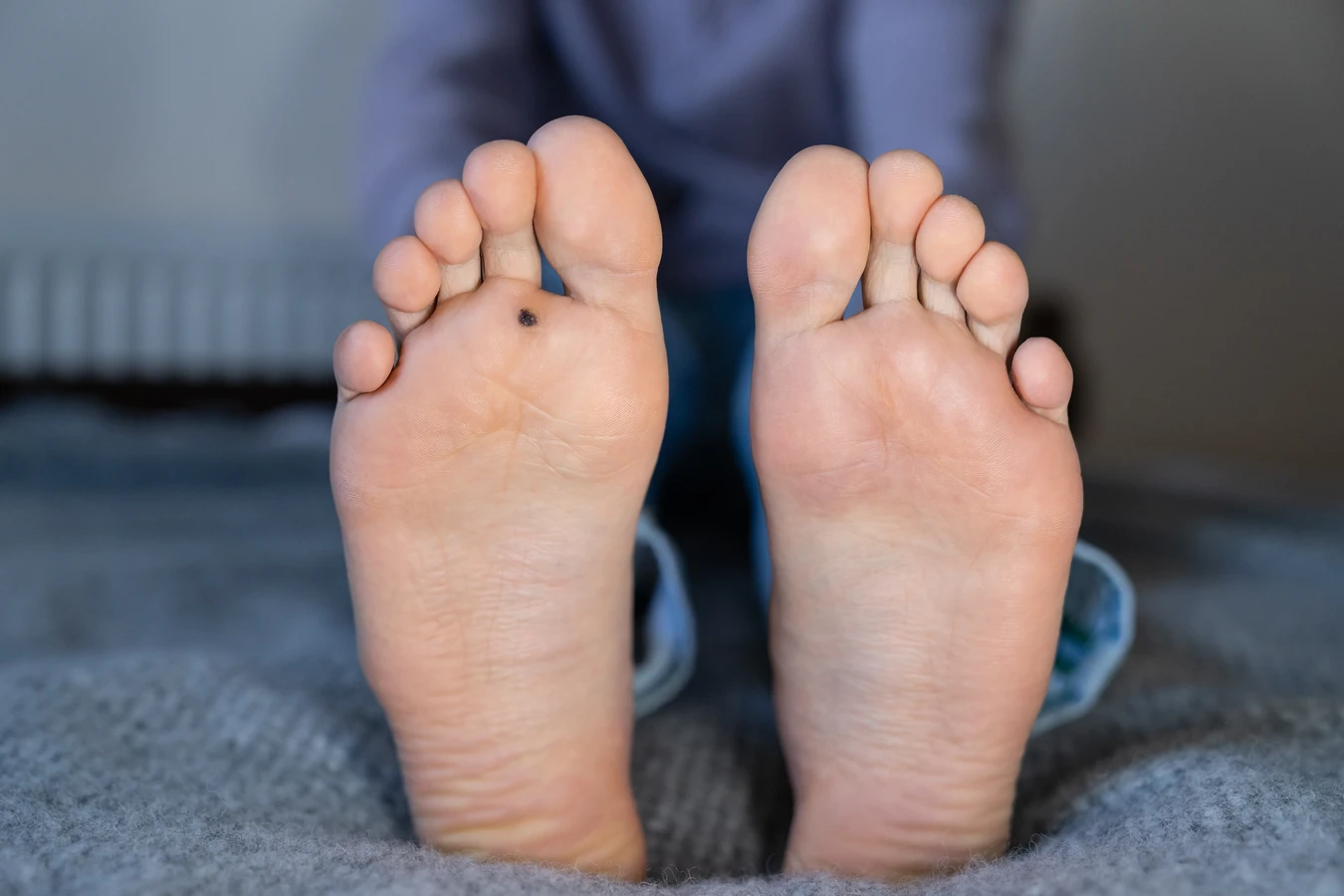
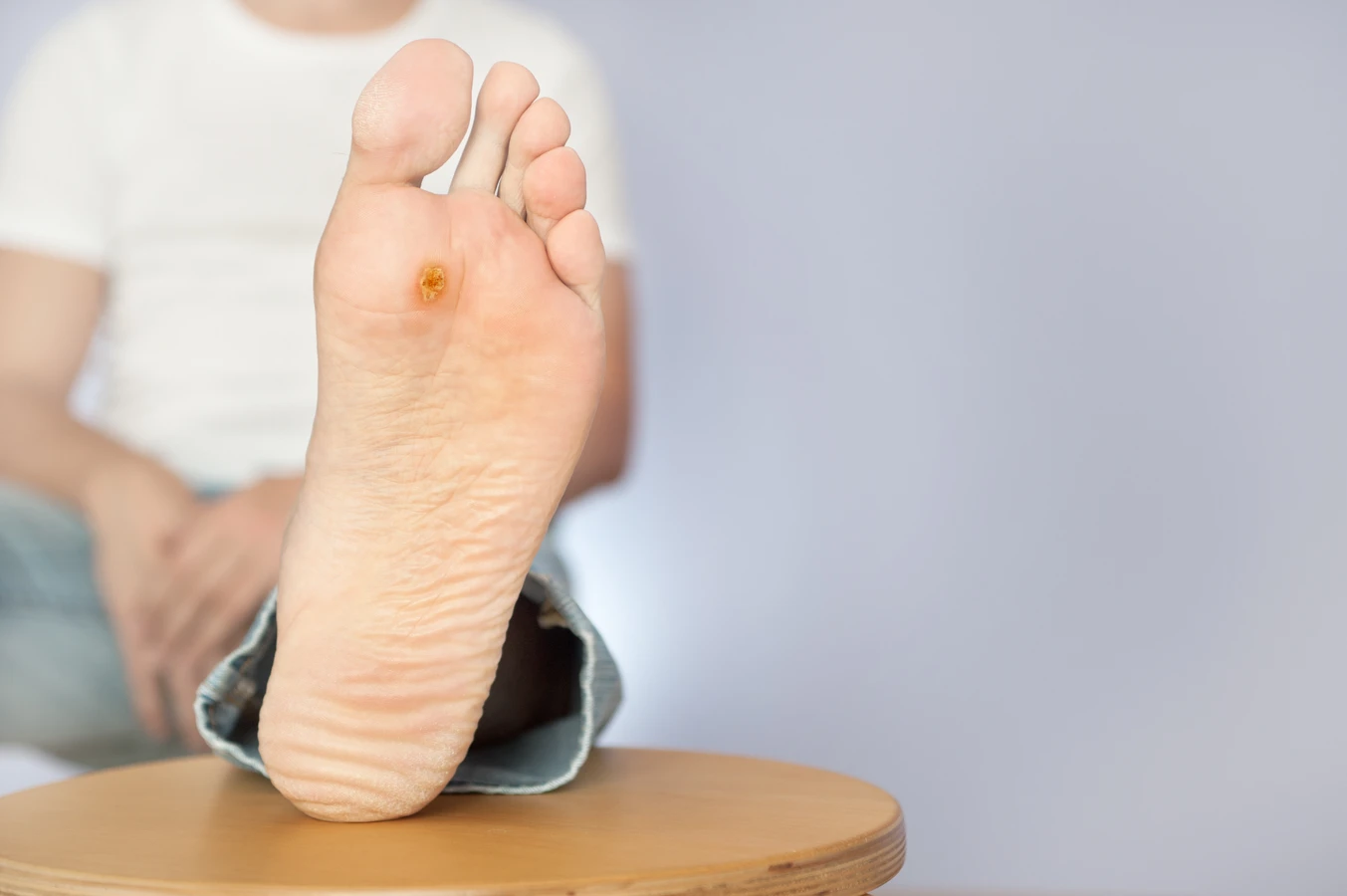
Ciemne punkciki widoczne wewnątrz kurzajki to zazwyczaj drobne naczynia krwionośne, które zostały zatkane przez namnażające się komórki. Te naczynia dostarczają składników odżywczych do rozwijającej się brodawki, co jest niezbędne do jej wzrostu. W niektórych przypadkach, szczególnie w kurzajkach podeszwowych, nacisk stopy może powodować, że brodawka wrasta do wewnątrz, co prowadzi do jej zrogowacenia i powstania bolesnego odciska, który może być mylony z kurzajką.
Zrozumienie tego molekularnego mechanizmu pozwala lepiej docenić, dlaczego niektóre metody leczenia skupiają się na niszczeniu tkanki brodawki lub stymulowaniu odpowiedzi immunologicznej organizmu do walki z wirusem. Poznanie tej biologii jest pierwszym krokiem do skutecznego radzenia sobie z tym powszechnym problemem skórnym.
Różne rodzaje kurzajek i miejsca ich powstawania na ciele
Choć wszystkie kurzajki są wywoływane przez wirusa HPV, mogą przybierać różne formy, lokalizacje i mieć różny wygląd, w zależności od typu wirusa oraz miejsca, w którym się pojawiają. Zrozumienie tych różnic pomaga w prawidłowej diagnozie i wyborze odpowiedniej metody leczenia. Najczęściej spotykane rodzaje kurzajek to:
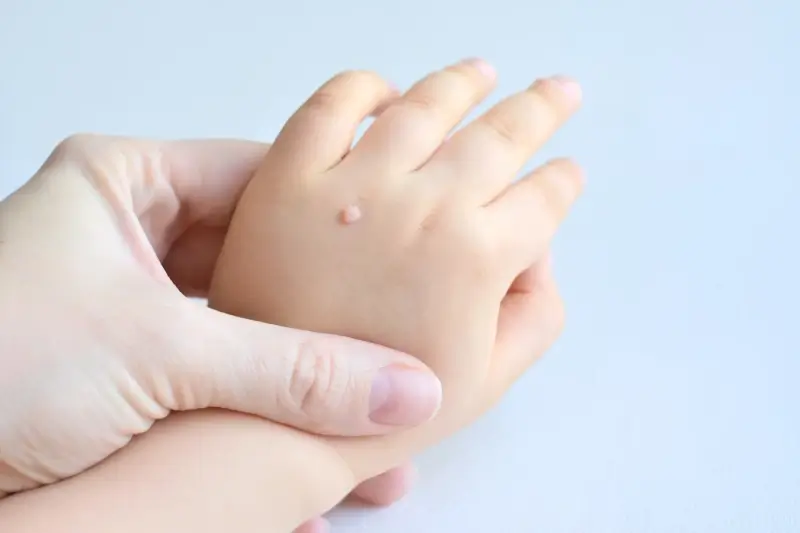
- Brodawki zwykłe (kurzajki): To najbardziej typowy rodzaj, charakteryzujący się szorstką, wypukłą powierzchnią i często ciemnymi punktami w środku. Zwykle pojawiają się na palcach, dłoniach i kolanach. Mogą być pojedyncze lub tworzyć grupy.
- Brodawki podeszwowe (kurzajki na stopach): Te brodawki rozwijają się na podeszwach stóp, często pod wpływem nacisku podczas chodzenia. Mają tendencję do wrastania w głąb skóry, co powoduje ból i dyskomfort. Mogą być trudne do odróżnienia od odcisków, ale zazwyczaj mają nierówną powierzchnię i mogą być pokryte małymi czarnymi kropkami.
- Brodawki płaskie: Mniejsze, gładsze i bardziej płaskie niż brodawki zwykłe. Często pojawiają się na twarzy, grzbietach dłoni i nogach. Mogą występować w większych skupiskach.
- Brodawki nitkowate: Długie, cienkie wyrostki przypominające nitki, które najczęściej pojawiają się na twarzy, wokół nosa, ust i oczu. Są one zazwyczaj związane z określonymi typami wirusa HPV.
- Brodawki okołopaznokciowe: Pojawiają się wokół paznokci u rąk i stóp. Mogą być bolesne i utrudniać pielęgnację paznokci.
Poza tymi najczęstszymi, istnieją również brodawki łagodne, ale specyficzne dla okolic intymnych, które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Są one często nazywane kłykcinami kończystymi i wymagają konsultacji lekarskiej.
Lokalizacja kurzajek ma znaczenie nie tylko ze względu na estetykę, ale także na sposób ich leczenia. Brodawki na stopach, poddawane ciągłemu naciskowi, mogą wymagać innych metod niż te na twarzy, gdzie kluczowa jest delikatność i minimalizacja blizn. Warto pamiętać, że wirus HPV jest oportunistyczny i może pojawić się praktycznie w każdym miejscu na skórze, gdzie doszło do kontaktu z wirusem i wystąpiło mikrouszkodzenie naskórka.
Ważne jest, aby nie lekceważyć żadnych niepokojących zmian skórnych i w razie wątpliwości skonsultować się z lekarzem dermatologiem. Samodzielne próby usuwania kurzajek, zwłaszcza tych umiejscowionych w trudnodostępnych miejscach lub o nietypowym wyglądzie, mogą prowadzić do powikłań, takich jak infekcje, blizny czy nawet nawroty choroby. Profesjonalna diagnoza pozwala na dokładne określenie rodzaju kurzajki i dobranie najskuteczniejszej terapii.
Jak zapobiegać powstawaniu kurzajek i unikać zakażenia wirusem
Zapobieganie kurzajkom, choć nie daje stuprocentowej gwarancji uniknięcia zakażenia wirusem HPV, znacząco zmniejsza ryzyko. Podstawą profilaktyki jest unikanie kontaktu z wirusem i dbanie o higienę osobistą. Kluczowe jest zrozumienie dróg przenoszenia wirusa i podejmowanie odpowiednich kroków, aby zminimalizować ekspozycję.
Jednym z najważniejszych aspektów jest dbanie o stan skóry. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać drapania zmian skórnych, a wszelkie ranki, skaleczenia czy otarcia dezynfekować i chronić przed zanieczyszczeniem. Szczególną uwagę należy zwrócić na higienę dłoni, które mają częsty kontakt z różnymi powierzchniami.
W miejscach publicznych, gdzie ryzyko zakażenia jest zwiększone, należy stosować dodatkowe środki ostrożności. Należą do nich między innymi:
- Noszenie obuwia ochronnego w miejscach wilgotnych, takich jak baseny, sauny, szatnie i prysznice publiczne. Zapobiega to bezpośredniemu kontaktowi stóp z zakażoną powierzchnią.
- Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, maszynki do golenia czy obuwie, które mogą mieć kontakt z naskórkiem.
- Dbanie o czystość rąk, zwłaszcza po kontakcie z przedmiotami używanymi przez wiele osób.
- Unikanie dotykania potencjalnie zakażonych powierzchni, a jeśli to konieczne, mycie rąk po takim kontakcie.
- W przypadku posiadania kurzajek, należy stosować się do zaleceń lekarza dotyczących ich leczenia i unikać ich drapania, aby zapobiec rozprzestrzenianiu się wirusa na inne części ciała lub na inne osoby.
Ważnym elementem profilaktyki, szczególnie w przypadku dzieci, jest edukacja na temat higieny i sposobów przenoszenia się wirusa. Uczenie dzieci, aby nie dzieliły się przedmiotami i dbały o czystość rąk, jest kluczowe w zapobieganiu infekcjom wirusowym. Warto również pamiętać, że wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu może pomóc układowi immunologicznemu w skuteczniejszym zwalczaniu wirusów, w tym HPV.
Istnieją również szczepionki przeciwko niektórym typom wirusa HPV, które są zalecane w celu ochrony przed zakażeniem, zwłaszcza przed tymi typami, które mogą prowadzić do rozwoju nowotworów. Choć szczepionki te nie chronią przed wszystkimi typami wirusa HPV, stanowią one ważny element strategii profilaktycznej, szczególnie w kontekście zapobiegania rakowi szyjki macicy, ale także innych nowotworów i zakażeń brodawczakiem ludzkim.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż kurzajki są zazwyczaj łagodnymi zmianami skórnymi, istnieją pewne sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Nie należy bagatelizować żadnych niepokojących objawów ani próbować leczyć kurzajek w sposób, który może prowadzić do powikłań. Lekarz dermatolog jest w stanie postawić prawidłową diagnozę i zalecić najskuteczniejszą metodę leczenia, biorąc pod uwagę rodzaj kurzajki, jej lokalizację oraz indywidualny stan zdrowia pacjenta.
Do lekarza należy zgłosić się w następujących przypadkach:
- Niepewność co do diagnozy: Jeśli nie jesteś pewien, czy zmiana skórna to na pewno kurzajka, a nie inny, potencjalnie groźniejszy problem skórny (np. znamie, rak skóry).
- Ból i dyskomfort: Jeśli kurzajka jest bolesna, przeszkadza w codziennym funkcjonowaniu, np. kurzajki podeszwowe utrudniają chodzenie.
- Szybkie rozprzestrzenianie się: Jeśli kurzajki pojawiają się w dużej liczbie lub szybko się rozrastają, może to świadczyć o osłabionej odporności lub o bardziej agresywnym typie wirusa.
- Lokalizacja w wrażliwych miejscach: Kurzajki zlokalizowane na twarzy, w okolicach narządów płciowych lub pod paznokciami wymagają szczególnej uwagi i profesjonalnego leczenia, aby uniknąć blizn czy infekcji.
- Brak efektów domowego leczenia: Jeśli próby samodzielnego leczenia kurzajki (np. środkami dostępnymi bez recepty) nie przynoszą rezultatów po kilku tygodniach.
- Osłabiony układ odpornościowy: Osoby z chorobami autoimmunologicznymi, cukrzycą, zakażone wirusem HIV lub przyjmujące leki immunosupresyjne powinny zawsze konsultować się z lekarzem w przypadku pojawienia się kurzajek.
- Zmiany w wyglądzie kurzajki: Jeśli kurzajka zaczyna zmieniać kolor, krwawić, swędzieć lub staje się opuchnięta, może to być oznaka infekcji lub innej komplikacji.
Lekarz może zastosować różne metody leczenia, w tym kriototerapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię, leczenie farmakologiczne (kremy i maści z kwasem salicylowym lub innymi substancjami keratolitycznymi) lub w niektórych przypadkach wycięcie chirurgiczne. Wybór metody zależy od wielu czynników, w tym od wielkości, liczby i lokalizacji kurzajek, a także od indywidualnych preferencji pacjenta i jego stanu zdrowia.
Pamiętaj, że samodzielne próby usuwania kurzajek, zwłaszcza za pomocą ostrych narzędzi, mogą prowadzić do infekcji, rozsiewu wirusa i powstania nieestetycznych blizn. Wczesna konsultacja lekarska jest kluczem do skutecznego i bezpiecznego pozbycia się kurzajek oraz zapobiegania ich nawrotom.