Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne, potrafią być uciążliwe i estetycznie niepokojące. Ich geneza tkwi w infekcji wirusowej, a konkretnie w wirusach brodawczaka ludzkiego (HPV). Poznanie mechanizmu ich powstawania jest kluczowe do zrozumienia, jak im zapobiegać i jak sobie z nimi radzić. W niniejszym artykule przyjrzymy się bliżej temu zagadnieniu, odpowiadając na pytanie, skąd właściwie biorą się kurzajki i jakie są ich charakterystyczne cechy.
Wirusy HPV, odpowiedzialne za powstawanie kurzajek, to bardzo liczna grupa wirusów, których różne typy atakują różne rejony ludzkiego organizmu. Niektóre typy wirusa HPV są związane z rozwojem zmian nowotworowych, jednak te wywołujące kurzajki skórne zazwyczaj nie niosą ze sobą takiego ryzyka. Wirusy te przenoszą się drogą kontaktową, zarówno bezpośredniego kontaktu skóra-do-skóry, jak i poprzez pośredni kontakt z zakażonymi powierzchniami. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim widoczna stanie się pierwsza zmiana skórna.
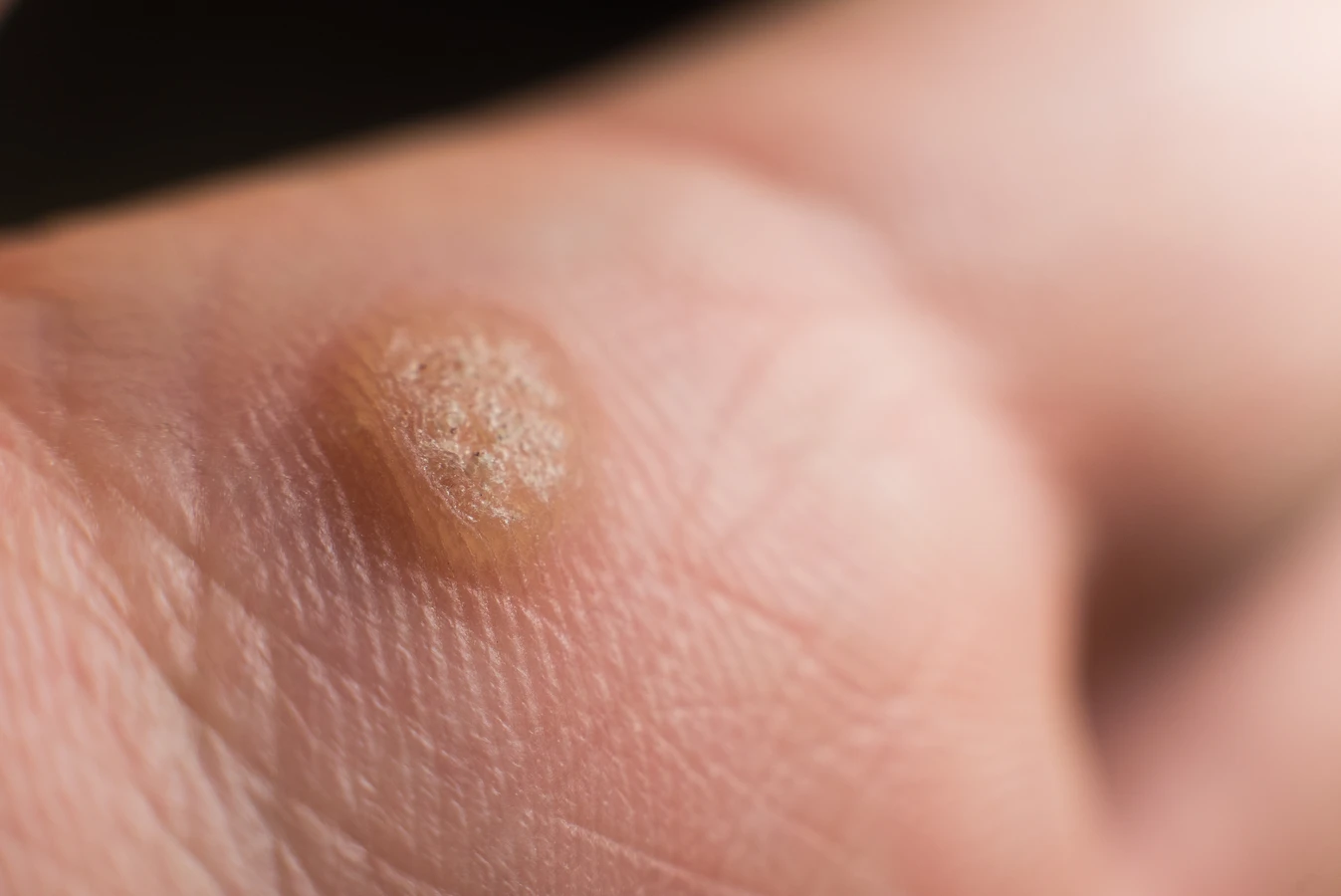
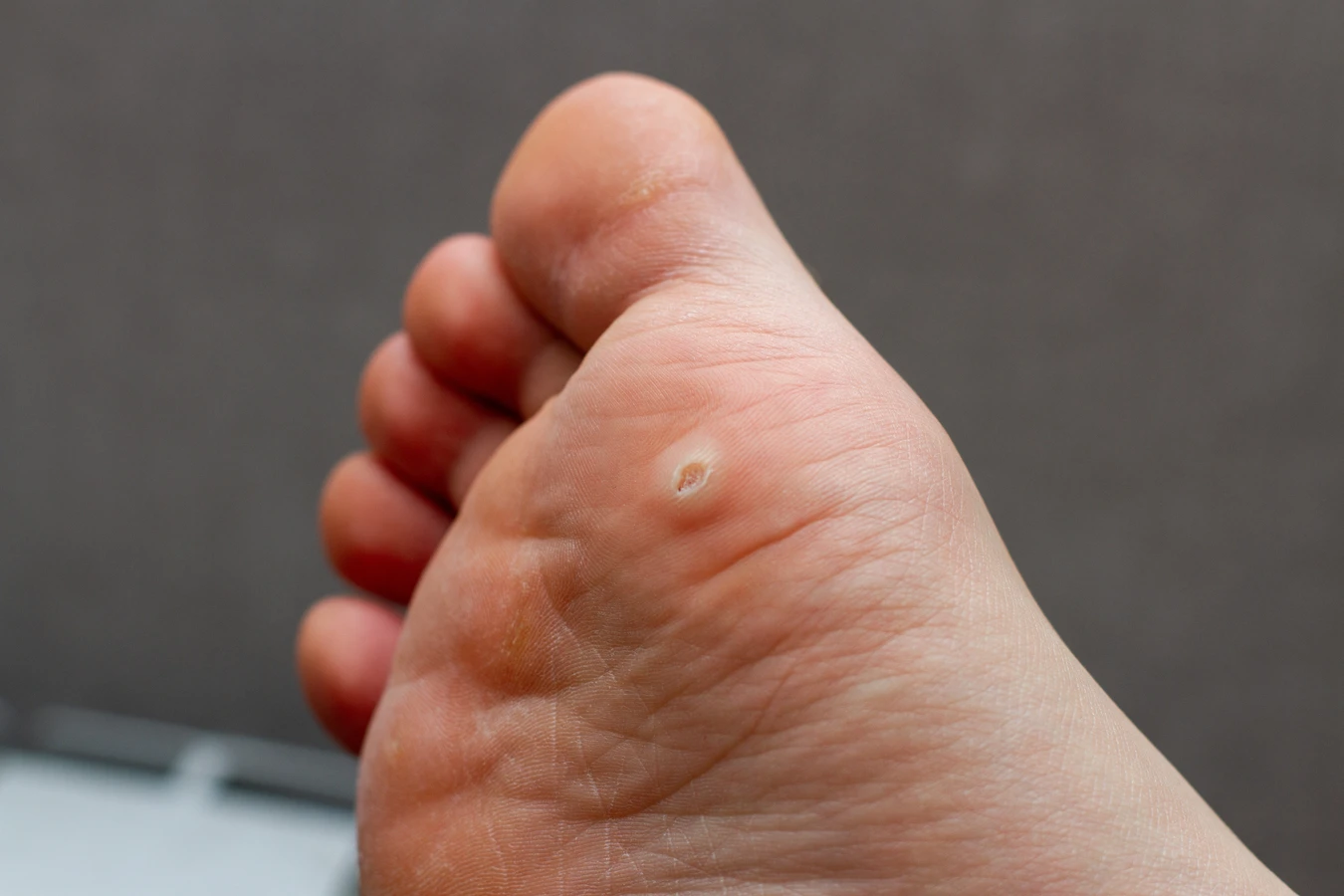
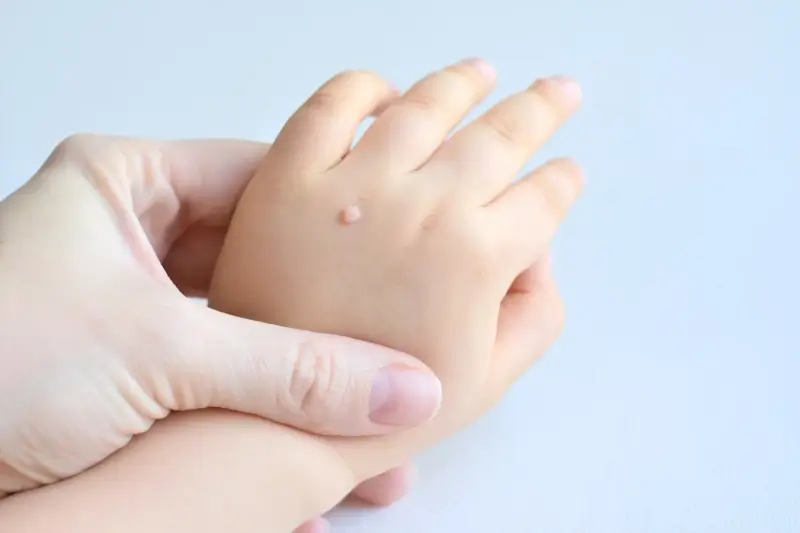
Rozpoznanie kurzajki nie jest zazwyczaj trudne. Charakteryzuje się ona szorstką, nierówną powierzchnią, często o brodawkowatym kształcie. Kolor kurzajki może być zbliżony do naturalnego koloru skóry, ale może też przybierać odcienie szarości, brązu, a nawet czerni. Wielkość zmian jest bardzo zróżnicowana – od malutkich grudek po większe skupiska. Lokalizacja kurzajek jest również bardzo szeroka; najczęściej pojawiają się na dłoniach i palcach, stopach (gdzie nazywane są kurzajkami podeszwowymi), łokciach, kolanach, a także w okolicach intymnych (tzw. kłykciny kończyste, choć są one powodowane przez inne typy HPV i wymagają specyficznego leczenia). Kurzajki mogą występować pojedynczo lub w grupach, tworząc tzw. „mozaikowe” zmiany, szczególnie na stopach.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona barwnikowe, odciski czy modzele. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem. Specjalista będzie w stanie postawić trafną diagnozę i zalecić odpowiednie metody leczenia, jeśli okaże się to konieczne. Niektóre kurzajki mogą samoistnie ustępować po pewnym czasie, jednak proces ten może trwać miesiącami, a nawet latami, a w międzyczasie mogą pojawić się nowe zmiany.
Główne przyczyny powstawania kurzajek i czynniki ryzyka
Jak już wspomniano, głównym winowajcą powstawania kurzajek jest wirus brodawczaka ludzkiego (HPV). Kluczowe jest zrozumienie, w jaki sposób dochodzi do zakażenia tym wirusem. Wirus ten jest bardzo powszechny i istnieje wiele jego typów. Niektóre typy wirusa HPV preferują skórę, inne błony śluzowe. Zakażenie skóry następuje zazwyczaj poprzez bezpośredni kontakt z osobą zakażoną lub przez kontakt z przedmiotami, na których wirus przetrwał. Należy pamiętać, że wirus może być obecny na skórze nawet wtedy, gdy nie widać żadnych widocznych zmian.
Szczególnie sprzyjające warunki do zakażenia wirusem HPV i rozwoju kurzajek panują w miejscach wilgotnych i ciepłych. Dlatego tak często kurzajki pojawiają się na basenach, pod prysznicami, w szatniach, saunach czy na siłowniach. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłoga czy klamki, przez pewien czas. Dlatego noszenie obuwia ochronnego w miejscach publicznych, zwłaszcza tych o podwyższonej wilgotności, jest bardzo ważnym elementem profilaktyki.
Ludzki układ odpornościowy odgrywa kluczową rolę w walce z infekcjami wirusowymi, w tym z HPV. Osoby z osłabionym układem immunologicznym są bardziej podatne na zakażenie i rozwój kurzajek. Czynniki, które mogą osłabiać odporność, to między innymi przewlekły stres, niedobory żywieniowe, choroby autoimmunologiczne, przyjmowanie leków immunosupresyjnych (np. po przeszczepach organów) czy zakażenie wirusem HIV. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, również częściej borykają się z problemem kurzajek.
Innym ważnym czynnikiem ryzyka jest obecność drobnych uszkodzeń skóry. Wirus HPV najłatwiej wnika do organizmu przez niewielkie ranki, otarcia, pęknięcia naskórka czy zadrapania. Dlatego miejsca narażone na ciągłe otarcia i urazy, takie jak dłonie czy stopy, są bardziej podatne na infekcję. Po zakażeniu wirus namnaża się w komórkach naskórka, prowadząc do ich nieprawidłowego wzrostu i powstania charakterystycznej brodawki. Warto również wspomnieć o możliwości samoistnego zakażania – drapanie lub dotykanie istniejącej kurzajki może prowadzić do przeniesienia wirusa na inne partie ciała, powodując powstawanie nowych zmian.
Oto niektóre z kluczowych czynników ryzyka, które sprzyjają powstawaniu kurzajek:
- Bezpośredni kontakt z osobą zakażoną wirusem HPV.
- Korzystanie z miejsc publicznych o wysokiej wilgotności i temperaturze (baseny, sauny, szatnie).
- Osłabiony układ odpornościowy spowodowany chorobami, stresem lub lekami.
- Obecność drobnych uszkodzeń skóry (otarcia, skaleczenia, pęknięcia).
- Noszenie obuwia, które nie zapewnia odpowiedniej wentylacji i sprzyja poceniu się stóp.
- Częste dotykanie lub drapanie istniejących kurzajek, co może prowadzić do ich rozsiewania.
- Długotrwały kontakt skóry z wodą, co może osłabiać jej barierę ochronną.
Jak wirus HPV wywołuje powstawanie kurzajek na skórze
Mechanizm, dzięki któremu wirus brodawczaka ludzkiego (HPV) prowadzi do powstania kurzajek, jest złożony i wiąże się z jego zdolnością do infekowania komórek naskórka. Wirus ten ma specyficzne tropizmy, co oznacza, że preferuje określone rodzaje komórek do namnażania. W przypadku kurzajek skórnych, wirus HPV atakuje keratynocyty – podstawowe komórki budujące naskórek.
Po wniknięciu wirusa do naskórka, zazwyczaj przez mikrouszkodzenie skóry, zakaża on komórki znajdujące się w najniższych warstwach naskórka, czyli w warstwie podstawnej. Tam wirus HPV integruje swój materiał genetyczny z materiałem genetycznym komórki gospodarza lub utrzymuje się w niej w formie episomalnej (poza chromosomami). Kluczowe jest to, że na tym etapie wirus często nie jest jeszcze wykrywany przez układ odpornościowy, co pozwala mu na swobodne namnażanie.
Następnie, w miarę jak zakażone komórki naskórka migrują ku powierzchni skóry, w procesie jej naturalnego odnawiania, wirus HPV zaczyna intensywnie się namnażać. Wirus „przejmuje kontrolę” nad procesami metabolicznymi komórki, kierując je na produkcję nowych cząsteczek wirusowych. Ta nadmierna proliferacja komórek naskórka jest właśnie tym, co obserwujemy jako widoczną kurzajkę. Komórki stają się grubsze, bardziej zrogowaciałe, tworząc charakterystyczną, szorstką powierzchnię brodawki.
Ważne jest, aby zrozumieć, że kurzajki nie są wynikiem rozwoju nowotworowego, chociaż niektóre typy wirusa HPV są onkogenne. Typy HPV odpowiedzialne za kurzajki skórne zazwyczaj nie mają potencjału onkogennego. Jednakże, w specyficznych warunkach, zwłaszcza u osób z silnie osłabioną odpornością lub przy infekcji specyficznymi typami wirusa, mogą rozwijać się zmiany przednowotworowe lub nowotworowe. Dlatego w przypadku nietypowych, szybko rosnących lub bolesnych zmian, zawsze należy skonsultować się z lekarzem.
Proces tworzenia kurzajki może trwać od kilku tygodni do kilku miesięcy po zakażeniu. W tym czasie wirus powoli „buduje” swoją obecność w komórkach naskórka. Czasami układ odpornościowy jest w stanie samodzielnie zwalczyć infekcję, co prowadzi do samoistnego zaniku kurzajki. Innym razem, jeśli odporność jest słabsza lub wirus jest szczególnie agresywny, kurzajka może utrzymywać się przez długi czas, a nawet rozprzestrzeniać się na inne obszary ciała poprzez autoinokulację (samozakażenie).
Oto kluczowe etapy powstawania kurzajki:
- Wniknięcie wirusa HPV do naskórka, zazwyczaj przez drobne uszkodzenia skóry.
- Infekcja keratynocytów w warstwie podstawnej naskórka.
- Namnażanie wirusa w komórkach podczas ich migracji ku powierzchni skóry.
- Nieprawidłowy, wzmożony wzrost komórek naskórka prowadzący do powstania brodawki.
- Widoczny efekt w postaci kurzajki o charakterystycznej budowie i powierzchni.
Dostępne metody leczenia kurzajek i domowe sposoby
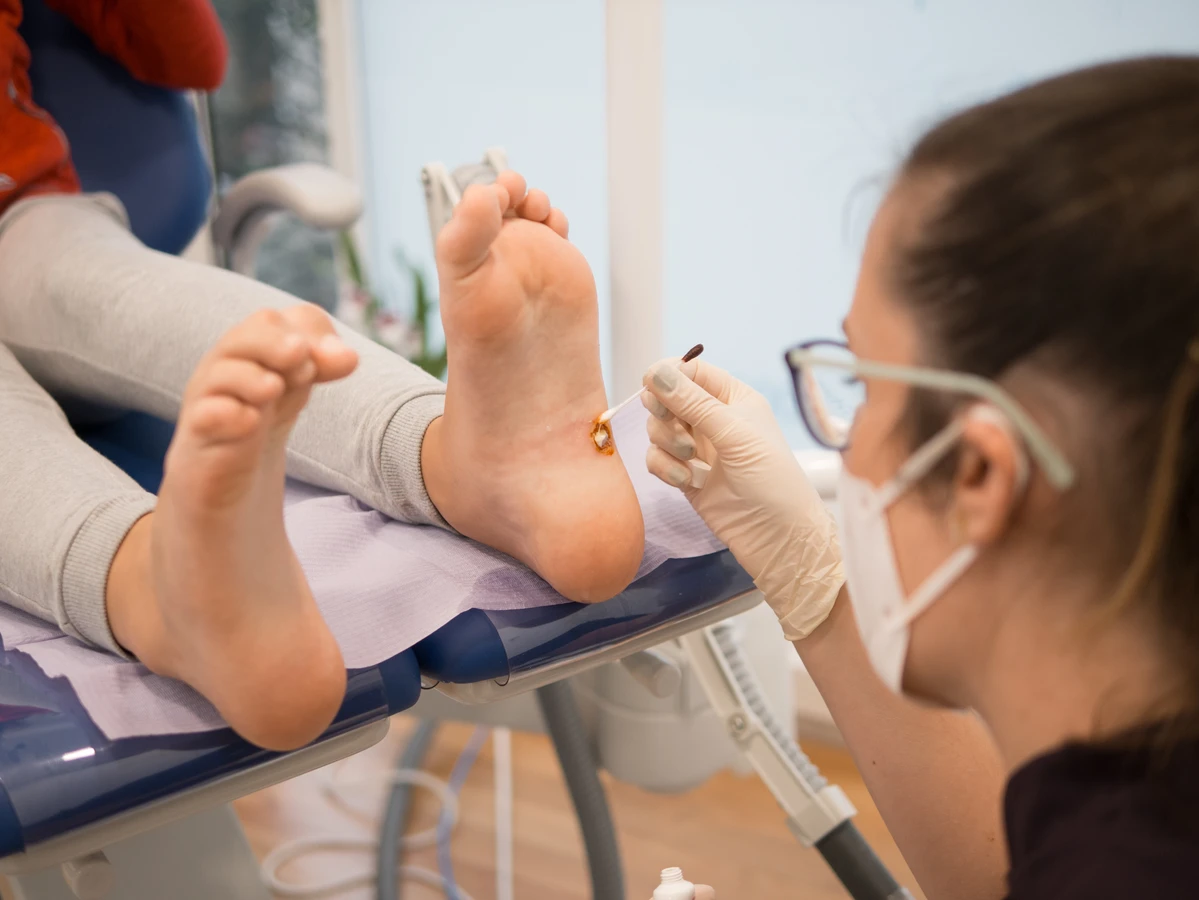
Gdy kurzajki staną się problemem, istnieje wiele metod leczenia, które można zastosować, aby się ich pozbyć. Wybór odpowiedniej metody zależy od lokalizacji, wielkości i liczby kurzajek, a także od indywidualnych preferencji pacjenta oraz reakcji na wcześniejsze leczenie. Ważne jest, aby pamiętać, że leczenie kurzajek może wymagać cierpliwości i czasu, a nawroty są możliwe, ponieważ wirus HPV może przez pewien czas pozostawać w skórze.
Jedną z najczęściej stosowanych metod jest leczenie farmakologiczne dostępne bez recepty. Preparaty zawierające kwas salicylowy lub kwas mlekowy dostępne są w formie płynów, żeli lub plastrów. Kwas salicylowy działa keratolitycznie, czyli zmiękcza i złuszcza zrogowaciały naskórek, stopniowo usuwając kurzajkę. Stosuje się je zazwyczaj przez kilka tygodni, regularnie nakładając preparat na zmienione miejsce. Ważne jest, aby chronić otaczającą zdrową skórę, ponieważ te substancje mogą ją podrażniać.
Krioterapia, czyli zamrażanie kurzajek, jest inną popularną metodą. W warunkach domowych można ją przeprowadzić przy użyciu specjalnych preparatów dostępnych w aptekach, które wykorzystują zimne gazy (np. mieszaninę DME i propanu) do zamrożenia brodawki. Zabieg ten powoduje zniszczenie zainfekowanych komórek. W gabinecie lekarskim krioterapia przeprowadzana jest zazwyczaj ciekłym azotem, co jest bardziej skuteczne, ale też może być bardziej bolesne i wymagać kilku sesji. Po zamrożeniu zazwyczaj tworzy się pęcherz, a po jego odpadnięciu kurzajka powinna zniknąć.
Metody fizyczne, takie jak elektrokoagulacja (wypalanie) lub chirurgiczne wycięcie kurzajki, są wykonywane przez lekarza dermatologa. Elektrokoagulacja wykorzystuje prąd elektryczny do zniszczenia tkanki kurzajki, podczas gdy wycięcie chirurgiczne polega na usunięciu zmiany skalpelem. Obie metody są zazwyczaj skuteczne, ale mogą pozostawić blizny i wymagają znieczulenia miejscowego.
Istnieje również szereg domowych sposobów, które bywają stosowane, choć ich skuteczność jest często kwestią dyskusyjną i indywidualną. Należą do nich okłady z sody oczyszczonej, czosnku, czy nawet taśmy klejącej. Metoda z taśmą polega na zaklejeniu kurzajki na kilka dni, a następnie mechanicznym usunięciu zrogowaciałego naskórka. Niektóre z tych metod mogą działać poprzez podrażnianie skóry i wywoływanie reakcji immunologicznej organizmu, która może pomóc w zwalczeniu wirusa.
Oto przegląd popularnych metod leczenia:
- Preparaty z kwasem salicylowym lub mlekowym (dostępne bez recepty).
- Krioterapia domowa (zamrażanie preparatami aptecznymi).
- Krioterapia w gabinecie lekarskim (ciekły azot).
- Elektrokoagulacja (wypalanie laserem lub prądem) w gabinecie lekarskim.
- Chirurgiczne wycięcie kurzajki przez lekarza.
- Niektóre domowe metody, których skuteczność jest zmienna (np. okłady z czosnku, plastry z octem).
Zapobieganie powstawaniu nowych kurzajek i higiena
Choć całkowite uniknięcie kontaktu z wirusem HPV może być trudne ze względu na jego powszechność, istnieją skuteczne metody zapobiegania powstawaniu nowych kurzajek oraz ograniczania ryzyka zakażenia. Kluczowe jest przestrzeganie zasad higieny osobistej oraz unikanie sytuacji sprzyjających transmisji wirusa. Profilaktyka odgrywa znaczącą rolę w utrzymaniu skóry wolnej od tych nieestetycznych zmian.
Jedną z najważniejszych zasad jest dbanie o higienę rąk. Częste i dokładne mycie rąk wodą z mydłem, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami, może znacząco zmniejszyć ryzyko przeniesienia wirusa. Warto unikać dotykania twarzy, oczu i nosa brudnymi rękami. W miejscach publicznych, gdzie dostęp do wody i mydła jest ograniczony, można stosować żele antybakteryjne na bazie alkoholu.
W miejscach o podwyższonej wilgotności i temperaturze, takich jak baseny, sauny, siłownie czy publiczne prysznice, należy bezwzględnie nosić obuwie ochronne. Chodzenie w klapkach lub specjalnych sandałach zapobiega bezpośredniemu kontaktowi stóp z zakażoną podłogą. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy, a następnie zastosować krem nawilżający, aby utrzymać skórę w dobrej kondycji i zapobiec jej pękaniu.
Ważne jest również, aby nie pożyczać osobistych przedmiotów, które mają kontakt ze skórą, takich jak ręczniki, skarpetki czy obuwie. Jeśli ktoś w rodzinie ma kurzajki, należy zadbać o to, aby przedmioty osobiste tej osoby były używane tylko przez nią i regularnie dezynfekowane. W przypadku kurzajek na stopach, warto stosować oddzielne ręczniki do stóp i dbać o ich regularne pranie w wysokiej temperaturze.
W przypadku posiadania już kurzajek, należy unikać drapania, gryzienia lub manipulowania przy zmianach. Działania te mogą prowadzić do rozsiewania wirusa na inne części ciała (autoinokulacja) lub na inne osoby. Jeśli kurzajka krwawi lub jest podrażniona, warto ją zakryć plastrem, aby zapobiec dalszemu rozprzestrzenianiu się wirusa. Regularne oglądanie swojej skóry może pomóc w wczesnym wykryciu nowych zmian.
Warto również zadbać o ogólne wzmocnienie układu odpornościowego, ponieważ silna odporność jest najlepszą obroną przed infekcjami wirusowymi. Oznacza to zdrową dietę bogatą w witaminy i minerały, regularną aktywność fizyczną, odpowiednią ilość snu oraz unikanie nadmiernego stresu. Wzmocniony organizm jest w stanie skuteczniej zwalczać wirusa HPV, jeśli dojdzie do zakażenia.
Podsumowując, kluczowe zasady zapobiegania kurzajkom to:
- Regularne i dokładne mycie rąk.
- Noszenie obuwia ochronnego w miejscach publicznych o podwyższonej wilgotności.
- Unikanie pożyczania osobistych przedmiotów.
- Nie drapanie i nie manipulowanie przy istniejących kurzajkach.
- Wzmacnianie ogólnej odporności organizmu.
- Utrzymywanie skóry w dobrej kondycji, zapobiegając jej pękaniu.