Kurzajki, znane również jako brodawki wirusowe, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj nie są groźne dla zdrowia, potrafią być uciążliwe, bolesne, a także stanowić problem estetyczny. Zrozumienie, skąd się biorą kurzajki, jest kluczowe dla ich skutecznego zapobiegania i leczenia. W tym artykule przyjrzymy się bliżej przyczynom powstawania kurzajek, ich rodzajom, sposobom przenoszenia oraz metodom radzenia sobie z tym nieprzyjemnym schorzeniem.
Charakterystyczna, grudkowata powierzchnia kurzajek, często przypominająca kalafior, jest wynikiem działania wirusów brodawczaka ludzkiego (HPV). Te wirusy atakują komórki naskórka, prowadząc do ich nadmiernego rozrostu. Warto podkreślić, że istnieje ponad 100 typów wirusa HPV, a różne jego rodzaje odpowiedzialne są za powstawanie różnych odmian kurzajek, w zależności od miejsca ich występowania na ciele. Rozpoznanie kurzajki jest zazwyczaj proste – jej wygląd i tekstura odróżniają ją od innych zmian skórnych. Zwykle są lekko uniesione ponad powierzchnię skóry, mogą być pojedyncze lub występować w skupiskach.
Zrozumienie mechanizmu infekcji jest pierwszym krokiem do skutecznej profilaktyki. Wiedząc, jak wirus HPV się rozprzestrzenia, możemy podejmować świadome działania zapobiegawcze, minimalizując ryzyko zarażenia się lub nawrotu choroby. Poniżej szczegółowo omówimy główne czynniki sprzyjające rozwojowi kurzajek.
Główne przyczyny powstawania kurzajek wirusowych u ludzi
Podstawową przyczyną powstawania kurzajek jest infekcja wirusami brodawczaka ludzkiego (HPV). Te mikroskopijne patogeny są niezwykle rozpowszechnione w środowisku i mogą przetrwać na różnych powierzchniach przez dłuższy czas. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zarażonej lub poprzez kontakt z przedmiotami i powierzchniami, na których wirus się znajduje. Kluczowe jest uszkodzenie naskórka, nawet niewielkie, takie jak drobne skaleczenia, otarcia czy pęknięcia skóry, które stanowią „bramę” dla wirusa.
Osłabiony układ odpornościowy znacząco zwiększa podatność na infekcję HPV. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy też będące w stanie silnego stresu, są bardziej narażone na rozwój kurzajek. Ich organizm ma trudności z efektywnym zwalczaniem wirusa, co pozwala mu na namnażanie się i wywoływanie zmian skórnych. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, często należą do grupy osób częściej borykających się z kurzajkami.
Środowiska o podwyższonej wilgotności i cieple sprzyjają namnażaniu się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, siłownie, szatnie czy ogólnodostępne prysznice są potencjalnymi ogniskami zakażeń. Chodzenie boso w takich miejscach, dzielenie się ręcznikami czy innymi przedmiotami higieny osobistej, a nawet dotykanie zakażonych powierzchni, może prowadzić do przeniesienia wirusa. Należy pamiętać, że wirus HPV jest bardzo zaraźliwy, a profilaktyka w miejscach publicznych jest niezwykle ważna.
Jak przenoszą się kurzajki i gdzie najczęściej można je złapać
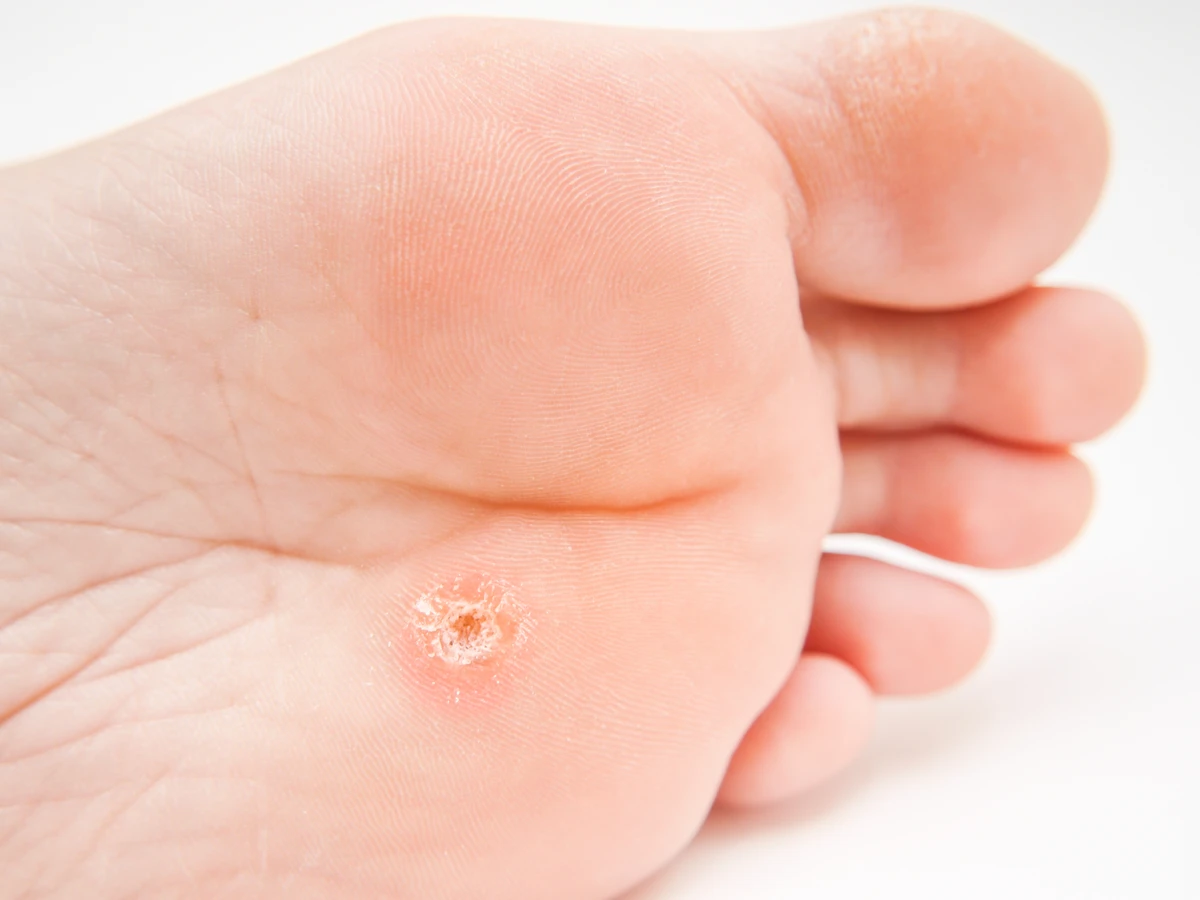
Bardzo częstym sposobem transmisji wirusa jest kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie. Wirus HPV jest odporny na wysychanie i potrafi przetrwać na różnych materiałach, takich jak klamki, poręcze, podłogi w miejscach publicznych, ręczniki, czy nawet przyrządy do manicure i pedicure. Dlatego też korzystanie z publicznych toalet, siłowni, basenów czy saun, bez odpowiednich środków ostrożności, zwiększa ryzyko zakażenia.
Szczególnie narażone na zakażenie są miejsca, gdzie skóra jest wilgotna i uszkodzona. Do takich miejsc należą między innymi:
- Baseny i aquaparki – wysoka wilgotność i częsty kontakt z wodą sprzyjają wirusowi.
- Sauny i łaźnie – podobnie jak baseny, stwarzają idealne warunki do przetrwania i rozprzestrzeniania się wirusa.
- Publiczne prysznice i szatnie – miejsca, gdzie wiele osób korzysta z tych samych przestrzeni, często chodząc boso.
- Siłownie – dotykanie wspólnych urządzeń, mat do ćwiczeń, które mogą być zanieczyszczone wirusem.
- Gabinet kosmetyczny i podologiczny – jeśli narzędzia nie są odpowiednio sterylizowane, istnieje ryzyko przeniesienia infekcji.
- Szkoły i przedszkola – dzieci często mają mniejszą świadomość higieny i częściej dzielą się zabawkami czy przedmiotami.
Warto również pamiętać o możliwości autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Drapanie istniejącej kurzajki, a następnie dotykanie innej części skóry, może prowadzić do pojawienia się nowych zmian w miejscach, które wcześniej były wolne od infekcji. Dlatego też unikanie drapania i dotykania kurzajek jest ważnym elementem profilaktyki.
Rodzaje kurzajek i ich specyficzne lokalizacje na ciele
Kurzajki przybierają różne formy w zależności od lokalizacji na ciele i typu wirusa HPV, który je wywołuje. Najczęściej spotykane są kurzajki zwykłe, które pojawiają się głównie na dłoniach i palcach. Mają one chropowatą, twardą powierzchnię i często przypominają małe kalafiory. Mogą występować pojedynczo lub w grupach, tworząc tak zwane „mozaiki”.
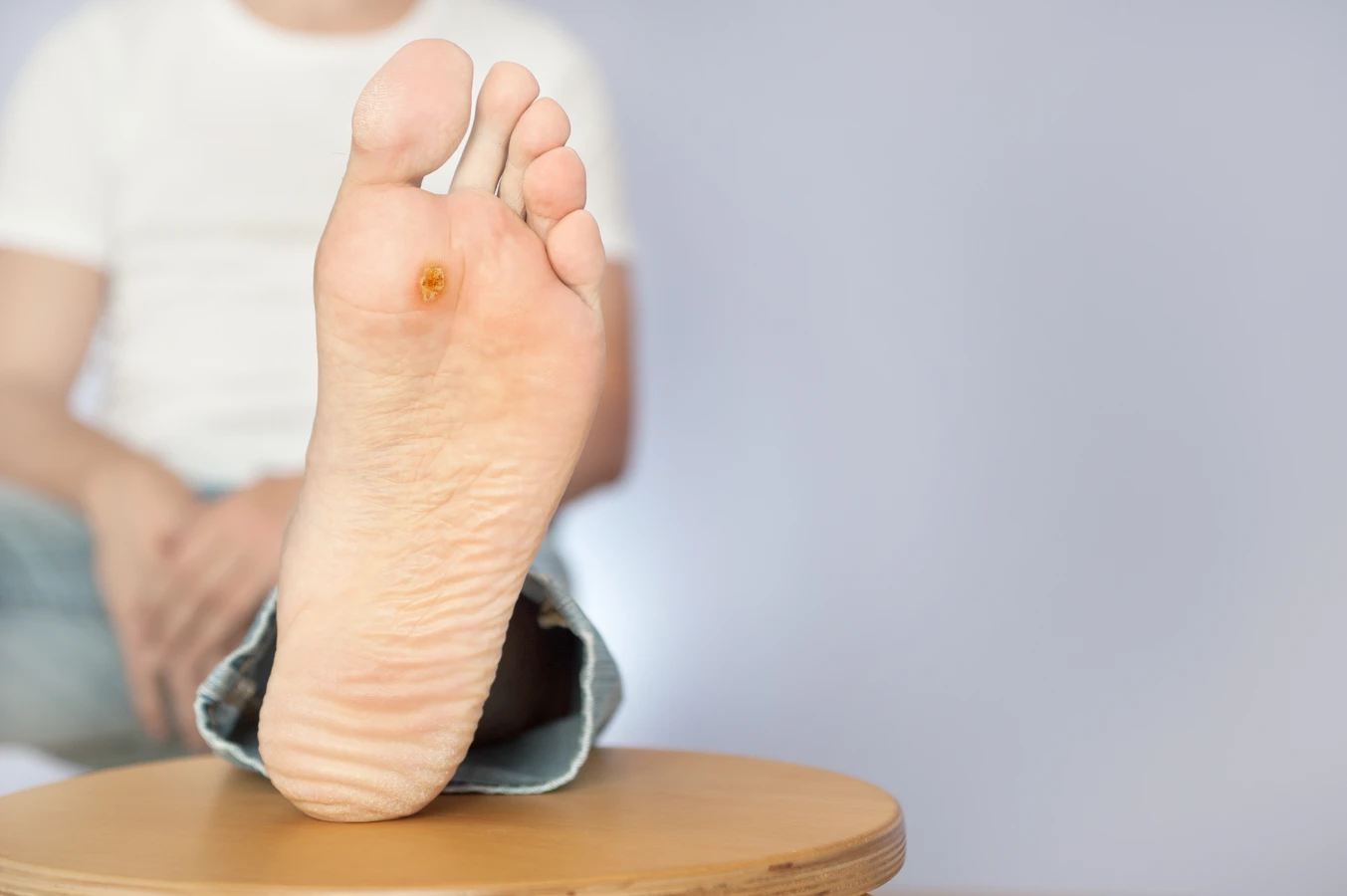
Innym częstym typem są kurzajki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk wywierany przez ciężar ciała podczas chodzenia, mogą one rosnąć do wewnątrz, powodując ból i dyskomfort przy staniu czy chodzeniu. Często są pokryte warstwą zrogowaciałego naskórka, co utrudnia ich rozpoznanie na pierwszy rzut oka.
Kurzajki płaskie to kolejna odmiana, która zazwyczaj pojawia się na twarzy, grzbietach dłoni i przedramionach. Są one mniejsze, bardziej spłaszczone i mają gładką powierzchnię. Często mają kolor skóry lub są lekko brązowawe. Mimo że są mniej uciążliwe fizycznie, mogą stanowić problem estetyczny, zwłaszcza gdy pojawiają się na twarzy.
Kurzajki nitkowate, zwane również palczastymi, charakteryzują się wydłużonym, cienkim kształtem. Najczęściej pojawiają się w okolicach ust, nosa i powiek. Ze względu na ich lokalizację, mogą być szczególnie uciążliwe i wymagać delikatnego podejścia do leczenia.
Warto również wspomnieć o kurzajkach narządów płciowych, czyli kłykcinach kończystych. Są one wywoływane przez specyficzne typy wirusa HPV i wymagają odrębnego podejścia diagnostycznego i leczniczego, często pod opieką lekarza specjalisty. Ich pojawienie się jest sygnałem do pilnej konsultacji medycznej.
Zrozumienie, z jakim rodzajem kurzajki mamy do czynienia, jest kluczowe dla doboru odpowiedniej metody leczenia. Różne lokalizacje i formy kurzajek mogą wymagać odmiennych strategii terapeutycznych, aby osiągnąć jak najlepsze rezultaty i uniknąć powikłań.
Wpływ czynników środowiskowych i stylu życia na powstawanie kurzajek
Środowisko, w którym żyjemy i pracujemy, odgrywa znaczącą rolę w ryzyku zarażenia wirusem HPV. Miejsca o podwyższonej wilgotności i temperaturze, takie jak wspomniane wcześniej baseny, sauny czy siłownie, tworzą idealne warunki do przetrwania i namnażania się wirusa. Regularne korzystanie z takich miejsc, zwłaszcza przy braku odpowiedniej ochrony stóp (np. klapki), zwiększa prawdopodobieństwo kontaktu z wirusem.
Styl życia, a w szczególności higiena osobista, ma bezpośredni wpływ na podatność na infekcję. Regularne mycie rąk, unikanie dzielenia się ręcznikami czy innymi przedmiotami osobistymi, a także dbanie o higienę stóp, mogą znacząco zredukować ryzyko. Osoby, które często mają kontakt z innymi ludźmi, na przykład pracownicy służby zdrowia czy nauczyciele, mogą być bardziej narażeni, jeśli nie przestrzegają rygorystycznych zasad higieny.
Osłabienie układu odpornościowego, często związane ze stresem, brakiem snu, nieodpowiednią dietą lub chorobami przewlekłymi, sprawia, że organizm jest mniej zdolny do walki z infekcjami wirusowymi. Dlatego też dbanie o ogólną kondycję zdrowotną, poprzez zdrową dietę bogatą w witaminy i minerały, regularną aktywność fizyczną oraz odpowiednią ilość snu, jest ważnym elementem profilaktyki. W sytuacjach stresowych, gdy odporność jest obniżona, wirus HPV ma większe szanse na rozwój i wywołanie kurzajek.
Uszkodzenia skóry, takie jak skaleczenia, otarcia, zadrapania czy pęknięcia, otwierają drogę wirusowi do wniknięcia w głąb naskórka. Dlatego też ważne jest, aby dbać o skórę, szczególnie w miejscach narażonych na urazy. Szybkie opatrywanie ran, nawilżanie suchej skóry oraz unikanie nadmiernego narażenia na czynniki drażniące mogą pomóc w zapobieganiu infekcji. Na przykład, osoby pracujące fizycznie lub wykonujące czynności wymagające długotrwałego kontaktu z wodą, powinny stosować rękawice ochronne, aby chronić skórę dłoni przed uszkodzeniem i wysuszeniem.
Profilaktyka i sposoby zapobiegania powstawaniu nowych kurzajek
Skuteczna profilaktyka kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV. W miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. Unikaj chodzenia boso po wilgotnych i potencjalnie zanieczyszczonych powierzchniach.
Higiena osobista odgrywa kluczową rolę. Regularne mycie rąk, zwłaszcza po kontakcie z osobami lub miejscami publicznymi, jest podstawową zasadą. Należy unikać dzielenia się ręcznikami, ubraniami, czy innymi przedmiotami osobistymi, które mogą mieć kontakt ze skórą. Jeśli w domu ktoś ma kurzajki, ważne jest, aby nie używać wspólnych ręczników i dbać o dezynfekcję powierzchni.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa dieta bogata w witaminy (zwłaszcza C i E) oraz minerały (takie jak cynk), regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu pomagają organizmowi w walce z infekcjami. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusa HPV, zanim ten zdąży wywołać widoczne zmiany skórne.
Należy również unikać drapania lub dotykania istniejących kurzajek. Tarcie i uszkodzenie brodawki może prowadzić do rozsiewania wirusa na inne części ciała (autoinokulacja). Jeśli masz kurzajkę, staraj się ją chronić, na przykład poprzez stosowanie plastrów, i nie dotykaj jej nieumytymi rękami. W przypadku skaleczeń czy otarć, należy je szybko opatrzyć i zadbać o czystość rany, aby zapobiec wniknięciu wirusa.
Warto również zwrócić uwagę na obuwie. Noszenie dobrze dopasowanego, przewiewnego obuwia, które nie powoduje nadmiernego pocenia się stóp, może pomóc w zapobieganiu rozwojowi kurzajek na stopach. Zbyt ciasne lub nieprzewiewne buty mogą tworzyć wilgotne środowisko, sprzyjające infekcjom.
Kiedy udać się do lekarza z problemem kurzajek i jakie są dostępne metody leczenia
Większość kurzajek, szczególnie tych niewielkich i nieuciążliwych, można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty. Jednak istnieją sytuacje, w których konsultacja lekarska jest absolutnie wskazana. Jeśli kurzajka jest bardzo bolesna, szybko rośnie, krwawi, zmienia kolor lub kształt, albo jeśli zmiany są liczne i rozprzestrzeniają się, należy niezwłocznie udać się do lekarza dermatologa.
Szczególnie ważne jest, aby skonsultować się z lekarzem w przypadku pojawienia się kurzajek w okolicach intymnych, ponieważ mogą one wskazywać na infekcję przenoszoną drogą płciową i wymagać specjalistycznego leczenia. Również w przypadku osób z obniżoną odpornością, na przykład po przeszczepach lub zakażonych wirusem HIV, leczenie kurzajek powinno odbywać się pod ścisłym nadzorem medycznym.
Lekarz dermatolog może zaproponować różne metody leczenia, w zależności od rodzaju, lokalizacji i rozległości zmian. Do najczęściej stosowanych metod należą:
- Kriochirurgia – zamrażanie kurzajki ciekłym azotem, co powoduje jej zniszczenie.
- Elektrokoagulacja – wypalanie kurzajki prądem elektrycznym.
- Laseroterapia – usuwanie kurzajki za pomocą wiązki lasera.
- Leczenie miejscowe – stosowanie preparatów zawierających kwas salicylowy lub inne substancje keratolityczne, które złuszczają naskórek.
- Leczenie farmakologiczne – w trudniejszych przypadkach lekarz może przepisać leki doustne lub miejscowe o silniejszym działaniu.
- Chirurgiczne wycięcie – w przypadku dużych lub głęboko osadzonych kurzajek.
Wybór metody leczenia zależy od indywidualnych wskazań pacjenta, jak również od doświadczenia lekarza. Należy pamiętać, że nawet po skutecznym leczeniu, kurzajki mogą powrócić, ponieważ wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego też, nawet po wyleczeniu, warto stosować zasady profilaktyki, aby minimalizować ryzyko nawrotu infekcji.