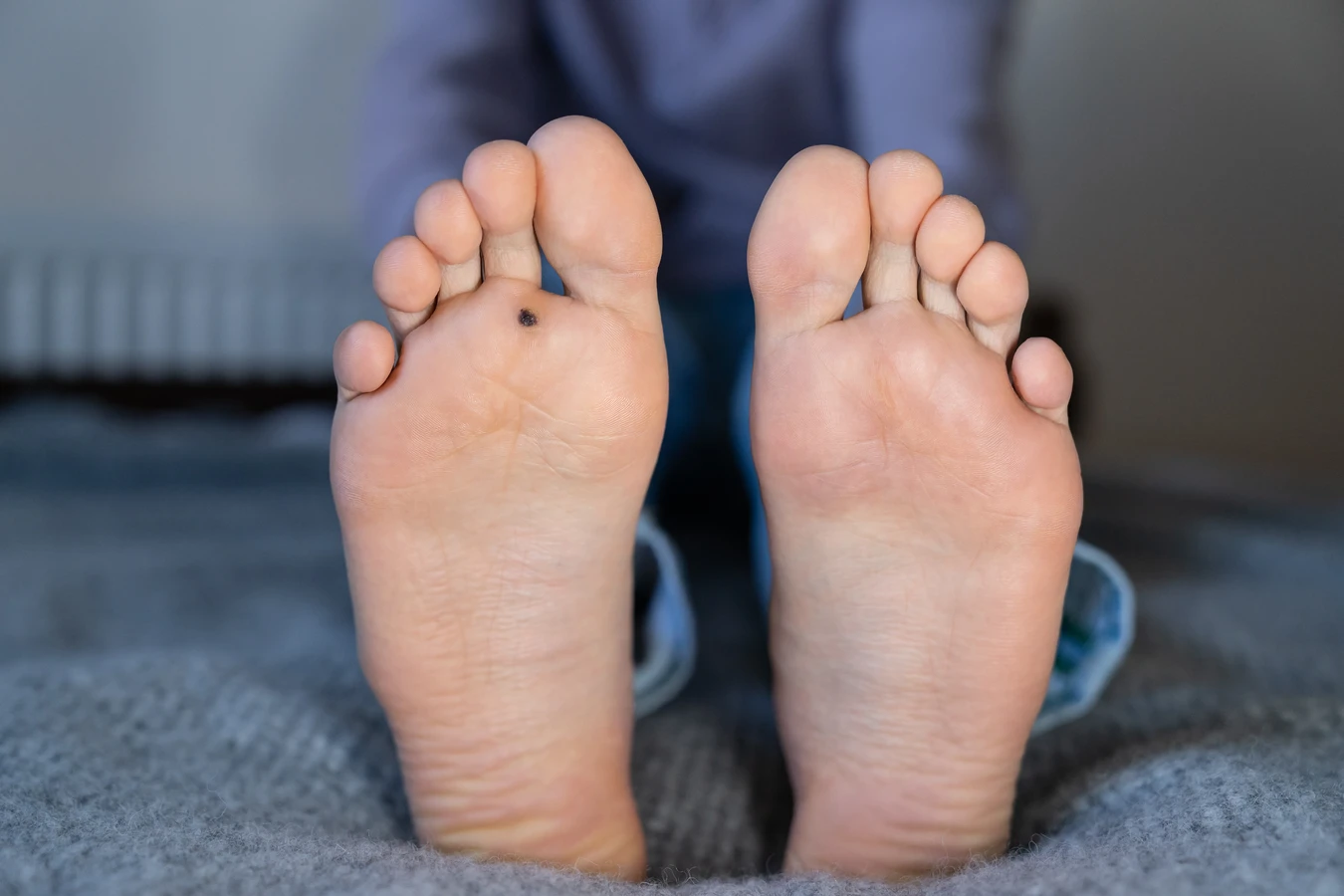
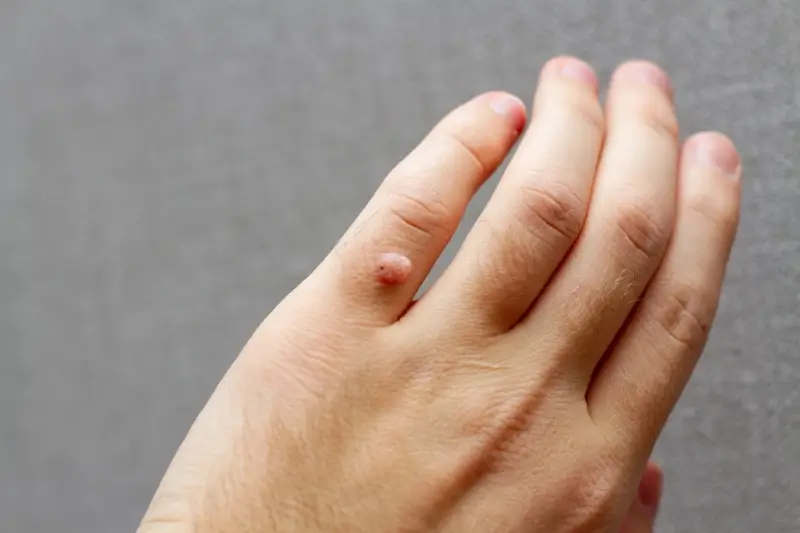
Kurzajka na stopie, znana również jako brodawka wirusowa stopy, to powszechna i często uciążliwa zmiana skórna wywoływana przez wirusa brodawczaka ludzkiego (HPV). Zrozumienie, jak wygląda kurzajka na stopie, jest kluczowe do jej prawidłowej identyfikacji i odróżnienia od innych, potencjalnie groźniejszych schorzeń skóry. Choć często bywają mylone z odciskami, modzelami czy grzybicą, istnieją pewne charakterystyczne cechy, które pozwalają na ich rozróżnienie.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, przenosi się przez bezpośredni kontakt, najczęściej w miejscach publicznych, takich jak baseny, sauny czy szatnie. Na stopach, ze względu na specyficzne warunki panujące w obuwiu (wilgoć, ciepło), wirus ma sprzyjające środowisko do rozwoju. Kurzajki na stopach mogą przybierać różne formy, ale zazwyczaj charakteryzują się szorstką, grudkowatą powierzchnią i obecnością drobnych, czarnych punktów wewnątrz. Te czarne punkciki to zatkane naczynia krwionośne, które są jednym z najbardziej charakterystycznych objawów kurzajki. W przeciwieństwie do odcisków, które zazwyczaj mają gładką powierzchnię i są wynikiem nacisku, kurzajki często są bolesne przy ucisku bocznym, a nie tylko od góry. Dają uczucie obecności ciała obcego pod skórą, czasem przypominając mały kalafior lub guzek.
Różnicowanie kurzajki na stopie z innymi zmianami jest niezwykle ważne. Grzybica stóp, choć również może powodować swędzenie i pieczenie, zazwyczaj objawia się łuszczeniem skóry, zaczerwienieniem i pęknięciami, a nie charakterystycznymi punktami i grudkowatą strukturą. Modzele i odciski są odpowiedzią skóry na nadmierny nacisk i tarcie, mają zazwyczaj bardziej regularny kształt i jednolitą, twardą strukturę. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze zaleca się konsultację z lekarzem dermatologiem, który dzięki swojej wiedzy i doświadczeniu będzie w stanie postawić trafną diagnozę i zaproponować odpowiednie leczenie.
Główne cechy wizualne kurzajki na stopie i jej odróżnienie od odcisków
Kurzajki na stopach, choć mogą być mylone z odciskami, posiadają szereg unikalnych cech wizualnych, które pozwalają na ich precyzyjne zidentyfikowanie. Zrozumienie tych różnic jest kluczowe, aby móc skutecznie dobrać metodę leczenia i uniknąć niepotrzebnego stresu. Odcisk jest reakcją skóry na powtarzający się nacisk i tarcie, tworząc zgrubiałą warstwę naskórka w celu ochrony. Kurzajka natomiast jest infekcją wirusową, która powoduje nadmierny, nieprawidłowy rozrost komórek naskórka.
Podstawową różnicą wizualną jest powierzchnia. Odciski zazwyczaj mają gładką, błyszczącą powierzchnię, często z widocznym, centralnym rdzeniem, który jest twardą częścią odcisku. Kurzajka natomiast charakteryzuje się szorstką, grudkowatą, a czasem nawet brodawkowatą powierzchnią. Jej wygląd może przypominać mały kalafior lub uschnięty pączek kwiatowy. Najbardziej charakterystycznym elementem kurzajki, odróżniającym ją od odcisku, są wspomniane wcześniej drobne, czarne lub brązowe punkciki widoczne w jej strukturze. Są to zatkane naczynia krwionośne, które dostarczają wirusowi substancji odżywczych. W przypadku odcisku takich punktów nie znajdziemy. Kolejną ważną cechą jest ból. Odciski są zazwyczaj bolesne przy ucisku bezpośrednio od góry, podczas gdy kurzajki często wywołują ból przy ucisku bocznym, co jest związane z ich wrastaniem w głąb skóry i naciskiem na zakończenia nerwowe.
Lokalizacja również może sugerować, z jakim rodzajem zmiany mamy do czynienia. Odciski najczęściej pojawiają się na powierzchniach stóp, które są narażone na największy nacisk, takich jak podeszwa, pięta czy boki palców. Kurzajki mogą pojawić się w dowolnym miejscu na stopie, w tym na podbiciu czy między palcami, choć są równie częste na podeszwach. Kurzajki często mają tendencję do grupowania się, tworząc tzw. mozaikowe brodawki, podczas gdy odciski zazwyczaj występują pojedynczo. Pamiętajmy, że w przypadku jakichkolwiek wątpliwości diagnostycznych, zawsze warto skonsultować się z lekarzem dermatologiem, który może pomóc w odróżnieniu kurzajki od innych zmian skórnych.
Ewolucja kurzajki na stopie od momentu zakażenia do pełnego rozwoju
Proces powstawania i rozwoju kurzajki na stopie jest fascynującym przykładem interakcji wirusa z ludzkim organizmem. Od momentu zakażenia wirusem HPV, do pojawienia się widocznej zmiany skórnej, może minąć od kilku tygodni do nawet kilku miesięcy. Jest to tak zwany okres inkubacji, podczas którego wirus namnaża się w komórkach naskórka, nie dając jeszcze żadnych widocznych objawów.
Pierwszymi, często subtelnie zauważalnymi symptomami mogą być niewielkie zmiany w fakturze skóry w miejscu infekcji. Skóra może stać się nieco szorstka, mniej elastyczna, a użytkownik może odczuwać lekkie swędzenie lub pieczenie, które bywają lekceważone lub przypisywane innym przyczynom, takim jak suchość skóry czy podrażnienie od obuwia. W miarę postępu infekcji, wirus HPV stymuluje komórki naskórka do niekontrolowanego podziału, co prowadzi do tworzenia się charakterystycznej grudki. Ta początkowa grudka jest zazwyczaj niewielka, płaska i może być trudna do odróżnienia od zwykłego zrogowacenia.
Następnie, kurzajka zaczyna nabierać swojej typowej formy. Jej powierzchnia staje się wyraźnie szorstka, nierówna, a w jej centrum pojawiają się małe, czarne lub brązowe punkciki. Są to wspomniane wcześniej zatkane naczynia krwionośne, które są kluczowym wskaźnikiem obecności kurzajki. W tym stadium kurzajka może zacząć sprawiać dyskomfort, a nawet ból, zwłaszcza podczas chodzenia, stania czy uciskania jej. W zależności od lokalizacji na stopie, kurzajka może wrastać w głąb skóry, co potęguje uczucie bólu i może utrudniać normalne funkcjonowanie. Czasami pojedyncza kurzajka może się rozprzestrzeniać, tworząc wokół siebie kolejne, mniejsze zmiany, co jest wynikiem przenoszenia wirusa przez dotyk.
Dalszy rozwój może prowadzić do powiększania się istniejącej kurzajki lub pojawiania się nowych zmian w pobliżu. Bez odpowiedniego leczenia, kurzajka może utrzymywać się na stopie przez miesiące, a nawet lata, stanowiąc źródło infekcji dla innych osób oraz potencjalnie prowadząc do powikłań. Warto pamiętać, że układ odpornościowy każdego człowieka reaguje inaczej na infekcję HPV, dlatego czas rozwoju kurzajki oraz jej wygląd mogą się nieznacznie różnić między osobami. Zrozumienie tej ewolucji pozwala na szybszą reakcję i wdrożenie odpowiednich działań.
Jak rozpoznać kurzajkę na stopie i kiedy należy zgłosić się do lekarza
Prawidłowe rozpoznanie kurzajki na stopie jest pierwszym krokiem do skutecznego leczenia i zapobiegania jej rozprzestrzenianiu się. Choć wiele osób stara się diagnozować zmiany skórne samodzielnie, istnieją pewne sygnały, które powinny skłonić do wizyty u specjalisty. Zdolność do rozróżnienia kurzajki od innych powszechnych problemów skórnych na stopach jest kluczowa dla uniknięcia błędnego leczenia i potencjalnych powikłań.
Podstawowe cechy, na które należy zwrócić uwagę, to wspomniana już szorstka, brodawkowata powierzchnia, brak możliwości wygładzenia jej przez tarcie, obecność drobnych, czarnych lub brązowych kropek wewnątrz oraz ból przy ucisku bocznym. Zwróćmy uwagę na to, czy zmiana ma wyraźne granice, czy też jest płynnie wtopiona w otaczający naskórek. Charakterystyczne jest również to, że kurzajki są często twarde i zrogowaciałe, a ich wzrost może być powolny, ale stały. Jeśli po skaleczeniu lub zadrapaniu skóry na stopie pojawiła się niewielka grudka, która z czasem przybrała opisany wygląd, prawdopodobieństwo, że jest to kurzajka, jest bardzo wysokie.
Istnieją jednak sytuacje, w których samodzielne rozpoznanie może być niewystarczające, a konsultacja z lekarzem jest wręcz konieczna. Należy udać się do lekarza dermatologa, jeśli:
- Zmiana skórna jest bardzo bolesna, krwawi lub wykazuje oznaki infekcji, takie jak zaczerwienienie, obrzęk czy wydzielina ropna.
- Kurzajka szybko się rozprzestrzenia, pojawiają się liczne nowe zmiany w krótkim czasie.
- Zmiana ma nietypowy wygląd, odbiegający od typowego obrazu kurzajki, np. jest bardzo duża, szybko rośnie, ma nieregularny kształt lub kolor.
- Istnieją wątpliwości co do charakteru zmiany skórnej – czy jest to kurzajka, odcisk, modzel, brodawka łojotokowa, czy potencjalnie coś groźniejszego, jak np. rak skóry.
- Osoba cierpi na choroby współistniejące, które osłabiają układ odpornościowy, takie jak cukrzyca, HIV/AIDS, czy jest w trakcie chemioterapii, ponieważ w takich przypadkach nawet pozornie łagodne infekcje mogą prowadzić do poważniejszych komplikacji.
- Domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub wręcz pogarszają stan zmiany.
- Zmiana zlokalizowana jest w strategicznym miejscu, np. na podeszwie stopy, gdzie może znacząco utrudniać chodzenie.
Lekarz będzie w stanie dokładnie ocenić zmianę, postawić trafną diagnozę, a w razie potrzeby zlecić dodatkowe badania lub zaproponować profesjonalne metody leczenia, które są często bardziej skuteczne i szybsze niż metody dostępne bez recepty.
Co robić, gdy zobaczymy kurzajkę na stopie i jakie są dostępne metody leczenia
W momencie, gdy na stopie pojawi się niepokojąca zmiana, która przypomina kurzajkę, kluczowe jest podjęcie odpowiednich działań. Wczesne rozpoznanie i właściwe leczenie nie tylko przyspiesza proces zdrowienia, ale także zapobiega rozprzestrzenianiu się wirusa. Istnieje wiele metod leczenia kurzajek na stopach, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór najodpowiedniejszej metody zależy od wielkości, liczby i lokalizacji kurzajek, a także od indywidualnej reakcji organizmu na leczenie.
Pierwszym krokiem, po upewnieniu się co do charakteru zmiany (lub w przypadku wątpliwości, po konsultacji z lekarzem), jest rozważenie dostępnych opcji terapeutycznych. W aptekach dostępne są preparaty dostępne bez recepty, które zawierają substancje keratolityczne, takie jak kwas salicylowy czy kwas mlekowy. Działają one poprzez stopniowe rozpuszczanie zrogowaciałego naskórka kurzajki. Aplikuje się je zazwyczaj bezpośrednio na zmianę, często po wcześniejszym zmiękczeniu skóry w ciepłej wodzie.
Inną popularną metodą są preparaty do krioterapii, które zamrażają kurzajkę, niszcząc zainfekowane komórki. Metoda ta, choć dostępna w domowym zaciszu, wymaga precyzyjnego stosowania, aby uniknąć uszkodzenia zdrowej skóry. Należy pamiętać, że preparaty te mogą być skuteczne w przypadku mniejszych i świeżych zmian. W przypadku trudniejszych do leczenia, rozległych lub głęboko osadzonych kurzajek, konieczna może być interwencja lekarska.
W gabinetach dermatologicznych dostępne są bardziej zaawansowane metody leczenia. Krioterapia przeprowadzana przez specjalistę, przy użyciu ciekłego azotu, jest często bardzo skuteczna i szybka. Inne metody obejmują elektrokoagulację (wypalanie kurzajki prądem), łyżeczkowanie chirurgiczne (wycięcie kurzajki) lub laserowe usuwanie zmian. W niektórych przypadkach lekarz może zdecydować o zastosowaniu terapii immunologicznej, która polega na stymulacji układu odpornościowego do walki z wirusem HPV, lub przepisać silniejsze leki doustne lub miejscowe.
Niezależnie od wybranej metody, kluczowe jest przestrzeganie zaleceń lekarza lub instrukcji stosowania preparatu. Ważne jest również dbanie o higienę stóp, unikanie chodzenia boso w miejscach publicznych, noszenie przewiewnego obuwia oraz regularne mycie i suszenie stóp, aby zminimalizować ryzyko ponownego zakażenia lub rozprzestrzeniania się wirusa. W przypadku osób z obniżoną odpornością, leczenie kurzajek powinno być zawsze prowadzone pod ścisłą kontrolą lekarza.