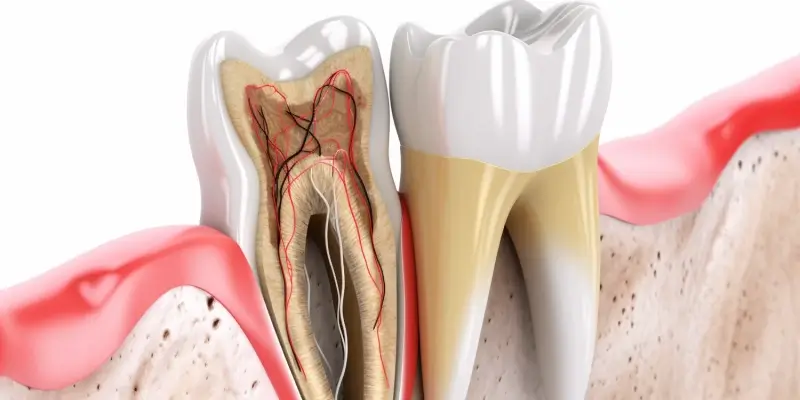
Zapalenie okostnej zęba, znane również jako periostitis dentis, to stan zapalny obejmujący okostną – cienką, włóknistą błonę otaczającą kość szczęki lub żuchwy. Jest to schorzenie, które może prowadzić do poważnych konsekwencji zdrowotnych, jeśli nie zostanie odpowiednio wcześnie zdiagnozowane i leczone. Okostna pełni kluczową rolę w odżywianiu kości oraz w jej regeneracji, dlatego jej zapalenie stanowi poważne zagrożenie dla zdrowia jamy ustnej i całego organizmu. Najczęściej przyczyną zapalenia okostnej zęba są infekcje bakteryjne, które mogą rozprzestrzeniać się z zębów lub tkanek okołowierzchołkowych.
Objawy zapalenia okostnej zęba mogą być bardzo zróżnicowane, ale zazwyczaj obejmują silny, pulsujący ból w okolicy zęba, który może promieniować do innych części twarzy, głowy, a nawet szyi. Często pojawia się również obrzęk policzka, dziąseł w okolicy objętego stanem zapalnym zęba. W zaawansowanych stadiach choroby może wystąpić gorączka, ogólne osłabienie organizmu, a nawet powiększenie węzłów chłonnych. Charakterystycznym objawem może być również tkliwość palpacyjna kości w dotkniętym obszarze.
Przyczyny zapalenia okostnej zęba są najczęściej związane z powikłaniami nieleczonych schorzeń zębów i przyzębia. Mogą to być głębokie ubytki próchnicowe, które nie zostały odpowiednio zaopatrione, prowadząc do martwicy miazgi i infekcji w obrębie wierzchołka korzenia. Zapalenie tkanek okołowierzchołkowych, znane jako zapalenie przyzębia, może w dalszym etapie doprowadzić do rozprzestrzenienia się stanu zapalnego na okostną. Inne czynniki ryzyka obejmują urazy zębów, źle wykonane leczenie kanałowe, choroby przyzębia, a także osłabienie układu odpornościowego, które sprzyja rozwojowi infekcji.
Jak rozpoznać zapalenie okostnej zęba i jakie są jego pierwsze symptomy
Rozpoznanie zapalenia okostnej zęba opiera się przede wszystkim na szczegółowym wywiadzie z pacjentem oraz badaniu fizykalnym. Kluczowe jest zwrócenie uwagi na charakterystyczne objawy, które zgłasza pacjent. Silny, pulsujący ból, który nasila się podczas nagryzania, stukania w ząb lub podczas zmian temperatury, jest jednym z najbardziej alarmujących sygnałów. Często ból ten jest trudny do złagodzenia za pomocą standardowych leków przeciwbólowych dostępnych bez recepty. Jego lokalizacja może być precyzyjna, wskazując na konkretny ząb, ale równie dobrze może być rozlany, utrudniając identyfikację źródła problemu.
Oprócz bólu, znaczącym symptomem jest obrzęk. Zazwyczaj pojawia się on na policzku w okolicy chorego zęba, często przybierając postać widocznego guza. Obrzęk może być twardy i bolesny w dotyku. W niektórych przypadkach może być również widoczny obrzęk dziąseł wokół zęba, a nawet zaczerwienienie błony śluzowej. Warto również zwrócić uwagę na ewentualne pojawienie się ropnej wydzieliny z kieszonki dziąsłowej lub przetoki, która może świadczyć o zaawansowanym procesie zapalnym. Pacjenci mogą również odczuwać ogólne rozbicie, gorączkę i dreszcze, co sugeruje ogólnoustrojową odpowiedź organizmu na rozwijającą się infekcję.
Pierwsze symptomy zapalenia okostnej zęba mogą pojawić się nagle i rozwijać się bardzo szybko. Początkowo ból może być umiarkowany, ale z czasem staje się coraz bardziej intensywny i trudny do zniesienia. Ważne jest, aby nie lekceważyć żadnych niepokojących objawów ze strony jamy ustnej i jak najszybciej skonsultować się ze stomatologiem. Wczesna diagnoza i wdrożenie odpowiedniego leczenia są kluczowe dla zapobieżenia dalszemu rozprzestrzenianiu się infekcji i uniknięcia poważniejszych komplikacji, takich jak ropień okołowierzchołkowy czy zapalenie kości.
Co zrobić w przypadku podejrzenia zapalenia okostnej zęba i jak wygląda leczenie
W przypadku podejrzenia zapalenia okostnej zęba kluczowe jest natychmiastowe skontaktowanie się z lekarzem stomatologiem. Nie należy zwlekać z wizytą, ponieważ stan zapalny może szybko postępować, prowadząc do poważniejszych powikłań. Stomatolog przeprowadzi dokładne badanie jamy ustnej, oceni stan zębów i dziąseł, a także przeprowadzi wywiad dotyczący objawów i historii chorób pacjenta. Niezbędne mogą być również badania obrazowe, takie jak zdjęcie rentgenowskie (RTG), które pozwoli ocenić stan kości i tkanek okołowierzchołkowych, wykryć ewentualne zmiany zapalne lub zniszczenia kości.
Leczenie zapalenia okostnej zęba zależy od jego przyczyny i zaawansowania. Najczęściej polega na leczeniu źródła infekcji. Jeśli przyczyną jest nieleczona próchnica lub zapalenie miazgi, konieczne może być przeprowadzenie leczenia kanałowego. W przypadku zębów nieodwracalnie zniszczonych lub zagrażających dalszemu rozprzestrzenianiu się infekcji, może być konieczne ich usunięcie. Po usunięciu źródła infekcji, lekarz może zalecić antybiotykoterapię, aby zwalczyć bakterie odpowiedzialne za stan zapalny i zapobiec jego nawrotom. Stosuje się również leki przeciwzapalne i przeciwbólowe w celu złagodzenia objawów.
W niektórych przypadkach, gdy doszło do powstania ropnia, konieczne może być jego chirurgiczne nacięcie i drenaż, aby usunąć nagromadzoną ropę. Po leczeniu ostrej fazy zapalenia, ważne jest ścisłe przestrzeganie zaleceń stomatologa dotyczących higieny jamy ustnej i regularnych kontroli, aby zapobiec nawrotom choroby. Czasem, w ciężkich przypadkach, może być konieczne leczenie szpitalne, szczególnie jeśli wystąpiły powikłania ogólnoustrojowe.
Profilaktyka zapalenia okostnej zęba jak unikać tej dolegliwości
Zapobieganie zapaleniu okostnej zęba opiera się przede wszystkim na utrzymaniu doskonałej higieny jamy ustnej oraz regularnych wizytach kontrolnych u stomatologa. Codzienne, dokładne szczotkowanie zębów co najmniej dwa razy dziennie pastą z fluorem, a także codzienne nitkowanie lub stosowanie szczoteczek międzyzębowych, pozwala na skuteczne usuwanie płytki bakteryjnej i resztek pokarmowych, które są głównym czynnikiem prowadzącym do rozwoju próchnicy i chorób przyzębia. Płukanie jamy ustnej płynami antybakteryjnymi może być dodatkowym wsparciem, jednak nie zastąpi mechanicznego usuwania płytki nazębnej.
Kluczowe znaczenie mają regularne wizyty u stomatologa, najlepiej co sześć miesięcy, nawet jeśli nie odczuwamy żadnych dolegliwości. Podczas wizyty kontrolnej dentysta może wykryć wczesne stadia próchnicy lub chorób dziąseł, które nie dają jeszcze objawów, ale mogą w przyszłości prowadzić do zapalenia okostnej. Profesjonalne czyszczenie zębów, zwane skalingiem i piaskowaniem, usuwa kamień nazębny i osady, które są trudne do usunięcia podczas codziennej higieny. Stomatolog może również udzielić indywidualnych porad dotyczących prawidłowej techniki szczotkowania i doboru odpowiednich akcesoriów do higieny jamy ustnej.
Należy również unikać czynników, które mogą osłabiać odporność organizmu i sprzyjać rozwojowi infekcji. Do takich czynników należą między innymi palenie tytoniu, nadmierne spożycie alkoholu, nieodpowiednia dieta bogata w cukry proste, a także przewlekły stres. Wszelkie urazy zębów, nawet pozornie niewielkie, powinny być zgłaszane stomatologowi w celu oceny i ewentualnego leczenia. Szybka reakcja na ból zęba, tkliwość dziąseł czy obrzęk pozwala na wdrożenie leczenia na wczesnym etapie, co znacznie zwiększa szanse na uniknięcie poważniejszych problemów, w tym zapalenia okostnej.
Zapalenie okostnej zęba powikłania po leczeniu i długoterminowe skutki
Chociaż zapalenie okostnej zęba jest stanem zapalnym, który można skutecznie leczyć, istnieje ryzyko wystąpienia powikłań, zarówno w trakcie, jak i po zakończeniu terapii. Jednym z najczęstszych powikłań jest rozwój ropnia okołowierzchołkowego, który może prowadzić do dalszego rozprzestrzeniania się infekcji na otaczające tkanki, w tym na kość i miękkie tkanki twarzy. W skrajnych przypadkach infekcja może przedostać się do krwiobiegu, prowadząc do sepsy – stanu zagrożenia życia.
Innym potencjalnym powikłaniem jest zapalenie kości, czyli osteomyelitis, które jest poważną i trudną w leczeniu infekcją kości. Może ono prowadzić do zniszczenia kości szczęki lub żuchwy, co z kolei może wymagać rozległych zabiegów chirurgicznych i długotrwałej antybiotykoterapii. W przypadku, gdy zapalenie okostnej dotknęło ząb w szczęce, istnieje ryzyko rozwoju zapalenia zatoki szczękowej, a nawet jego przejścia na zatokę po drugiej stronie.
Długoterminowe skutki zapalenia okostnej zęba mogą obejmować uszkodzenie tkanki kostnej, które może wpływać na stabilność innych zębów, a także na estetykę twarzy. W przypadku konieczności usunięcia zęba, może dojść do zaniku kości w miejscu ekstrakcji, co utrudnia późniejsze wszczepienie implantów. W niektórych sytuacjach, po przebyciu zapalenia okostnej, pacjenci mogą doświadczać okresowego nawracającego bólu lub dyskomfortu w leczonym obszarze. Dlatego tak ważne jest nie tylko skuteczne leczenie ostrej fazy choroby, ale również ścisłe przestrzeganie zaleceń profilaktycznych i regularne kontrole stomatologiczne, aby zapobiec nawrotom i monitorować stan zdrowia jamy ustnej.
Rola stomatologa w diagnozowaniu zapalenia okostnej zęba
Stomatolog odgrywa kluczową rolę w diagnostyce i leczeniu zapalenia okostnej zęba. Jego wiedza i doświadczenie pozwalają na prawidłowe rozpoznanie choroby, często już na bardzo wczesnym etapie, kiedy objawy mogą być jeszcze subtelne. Pierwszym krokiem w procesie diagnostycznym jest dokładny wywiad lekarski, podczas którego lekarz zbiera informacje na temat charakteru bólu, jego lokalizacji, czasu trwania, czynników nasilających i łagodzących, a także innych towarzyszących objawów, takich jak obrzęk, gorączka czy problemy z otwieraniem ust. Stomatolog pyta również o historię chorób pacjenta, przebyte zabiegi stomatologiczne oraz stosowane leki.
Następnie przeprowadzane jest badanie fizykalne jamy ustnej. Stomatolog ocenia stan uzębienia, dziąseł, błony śluzowej oraz okolicy okołowierzchołkowej. Kluczowe jest badanie palpacyjne, które pozwala na zlokalizowanie tkliwego obszaru, ocenę stopnia obrzęku i jego konsystencji. Lekarz może również zbadać ruchomość zębów, przeprowadzić testy na żywotność miazgi oraz ocenić zgryz. Bardzo ważnym elementem diagnostyki obrazowej jest wykonanie zdjęcia rentgenowskiego (RTG) zęba i jego okolicy. Zdjęcie pozwala uwidocznić zmiany zapalne wokół wierzchołka korzenia, obecność ropnia, stan kości oraz ocenić stan wypełnień kanałowych, jeśli były wykonywane.
W niektórych przypadkach, gdy diagnoza jest niejednoznaczna lub gdy podejrzewa się bardziej skomplikowane problemy, stomatolog może zlecić dodatkowe badania, takie jak tomografia komputerowa (CBCT), która dostarcza trójwymiarowych obrazów struktur kostnych i zębowych, co pozwala na jeszcze dokładniejszą ocenę. Na podstawie zebranych informacji – wywiadu, badania fizykalnego i wyników badań obrazowych – stomatolog jest w stanie postawić ostateczną diagnozę zapalenia okostnej zęba i zaplanować odpowiednie leczenie, uwzględniające indywidualne potrzeby pacjenta i stopień zaawansowania choroby.